| ĐẶT VẤN ĐỀ VÀ MỤC TIÊU Rối loạn nhịp thất là vấn đề phức tạp của bệnh học tim mạch, là nguyên nhân gây bệnh tât và tử vong. Rối loạn nhịp thất khởi phát từ đường ra tâm thất khá thường gặp trên lâm sàng [1, 3]. Hiện nay, ở các trung tâm tim mạch lớn, triệt đốt qua đường ống thông sử dụng năng lượng sóng có tần số radio (đốt điện) đã trở thành lựa chọn hàng đầu trong điều trị nhiều rối loạn nhịp thất, giúp ngăn ngừa tử vong, giảm nhẹ triệu chứng, cải thiện chất lượng cuộc sống người bệnh và trong một số trường hợp, phục hồi được chức năng tim bị suy giảm do các rối loạn nhịp gây ra. Nhiều nghiên cứu trong thời gian gần đây [4, 6, 10 ] đã đề cập đến rối loạn nhịp thất có nguồn gốc từ các bó cơ tim nằm ở vùng xoang Valsalva động mạch chủ với tần suất gặp khá cao và kỹ thuật triệt đốt các rối loạn nhịp thất này qua con đường tiếp cận xoang Valsalva. Qua các nghiên cứu đã thực hiện [4, 6, 9, Error! Reference source not found. , 10 ], điện tâm đồ bề mặt mặc dù có nhiều nét tương đồng giữa rối loạn nhịp thất khởi phát từ xoang Valsalva với khởi phát từ đường ra thất phải, đặc trưng bởi phức bộ QRS có dạng blốc nhánh trái và trục điện tim quay xuống dưới (QRS dương ở D2, D3 và aVF) nhưng một số thông số điện tâm đồ tỏ ra rất hữu ích trong phân biệt hai vị trí khởi phát này với độ chính xác tương đối cao. Do đó, phân tích kỹ điện tâm đồ có thể định hướng cho thủ thuật thăm dò điện sinh lý tim và đốt điện: giúp giảm bớt mức độ xâm lấn, rút ngắn thời gian thủ thuật và thời gian chiếu tia X. Do vậy, chúng tôi tiến hành đề tài nghiên cứu này với mục tiêu sau: Nghiên cứu vai trò của điện tâm đồ bề mặt trong chẩn đoán phân biệt giữa rối loạn nhịp thất khởi phát từ xoang Valsalva với khởi phát từ đường ra thất phải. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP Đối tượng nghiên cứu Được lựa chọn từ các bệnh nhân có cơn tim nhanh thất (TNT) và/hoặc ngoại tâm thu thất (NTTT) được chỉ định thăm dò điện sinh lý tim và triệt đốt bằng năng lượng sóng có tần số radio qua đường ống thông tại Viện Tim mạch – Bệnh viện Bạch Mai trong thời gian từ 4/2010 đến 4/2014. Chỉ định và chống chỉ định của thủ thuật dựa trên hướng dẫn AHA/ACC/NASPE 2006 [1] cũng như Đồng thuận chuyên gia (expert consensus) của EHRA/HRS 2009 [3 ]. Dựa vào chẩn đoán điện sinh lý học tim sau thủ thuật, chúng tôi lựa chọn liên tiếp theo trình tự thời gian: -78 bệnh nhân rối loạn nhịp thất khởi phát từ xoang Valsalva. -50 bệnh nhân rối loạn nhịp thất khởi phát từ đường ra thất phải (ĐRTP) vào nhóm so sánh điện tâm đồ. Phương pháp nghiên cứu - Khám lâm sàng: Tuổi, giới, thể lâm sàng loạn nhịp tim (TNT, NTTT), thời gian xuất hiện triệu chứng, bệnh lý thực tổn kèm theo... - Thăm dò điện sinh lý tim và triệt đốt rối loạn nhịp bằng năng lượng sóng có tần số radio qua đường ống thông: Chẩn đoán xác định vị trí khởi phát rối loạn nhịp - “tiêu chuẩn vàng”. - Phân tích và so sánh các thông số điện tâm đồ bề mặt giữa 2 nhóm: Chọn 1 phức bộ QRS của NTTT hoặc của một đoạn TNT tiêu biểu để phân tích. Các thông số điện tâm đồ bề mặt của NTTT-TNT được phân tích dựa theo nghiên cứu của Yoshida [5] và Ouyang [6]: Hình 1: Phương pháp phân tích các thông số điện tâm đồ bề mặt [6] 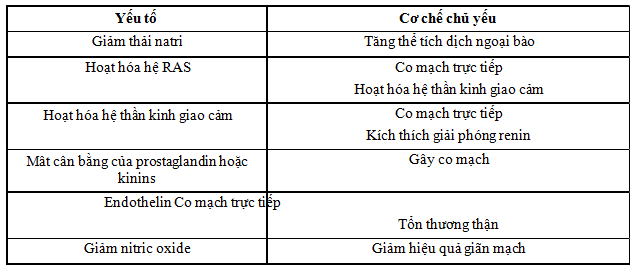
- Thời gian phức bộ QRS của NTTT-TNT (QRSNTTT-TNT) (khoảng A: ms) - Khoảng ghép NTTT (ms) - Chuyển tiếp của phức bộ QRSNTTT-TNT: V6. - Thời gian sóng R ở V1 và V2 (khoảng B: ms). - Tỉ lệ thời gian sóng R ở V1 và V2: thời gian sóng R chia cho thời gian phức bộ QRS (B/A: %). Chỉ số thời gian sóng R là giá trị B/A cao hơn ở một trong 2 chuyển đạo V1 hoặc V2. - Tỉ lệ biên độ sóng R/S ở V1 và V2 (C/D: %). Chỉ số biên độ R/S là giá trị C/D cao hơn ở một trong 2 chuyển đạo V1 hoặc V2. - Sóng S hẹp ở các phức bộ QRSNTTT-TNT sau chuyển tiếp (< 40 ms). - Tỉ lệ biên độ sóng R giữa D2 và D3 là ≥ 1 hay < 1. - Đặc điểm QRS ở chuyển đạo D1: âm, đẳng điện hay dương (-/0/+). Xử lý số liệu - Sử dụng các phần mềm OpenEpi và Exel 2007. - Tính toán giá trị trung bình, độ lệch chuẩn, tỉ lệ phần trăm của các thông số thực nghiệm. - Sử dụng so sánh khi bình phương c2 để kiểm định tính độc lập, sự khác nhau về tỉ lệ. Sử dụng test T-student, ANOVA để kiểm định khác biệt giữa 2 hoặc nhiều giá trị trung bình. Sự khác biệt được coi là có ý nghĩa thống kê với p < 0.05. - Dùng bảng 2 x 2 và test Screening để tính độ nhạy, độ đặc hiệu, giá trị tiên đoán dương tính, giá trị tiên đoán âm tính. KẾT QUẢ NGHIÊN CỨU VÀ BÀN LUẬN Đặc điểm lâm sàng Bảng 1: Đặc điểm lâm sàng của đối tượng nghiên cứu | Thông số lâm sàng | Nhóm Valsalva
n = 78 | Nhóm ĐRTP
n = 50 | p | Thể lâm sàng (n, %): | 14 (17,9%)
64 (82,1%) | 12 (24%)
38 (76%) | 0,4 | Nam/ nữ (% nam) | 36/42 (46,2%) | 10/40 (20%) | 0,002 | Tuổi trung bình | 52,6 ± 13,6 | 47,9 ± 14,8 | 0,07 | Tần số tim lúc nghỉ (ck/ph) | 75,8 ± 10,6 | 73,5 ± 13,2 | 0,27 | HA tối đa (mmHg) | 127,8 ± 18,1 | 120,3 ± 15,5 | 0,02 | HA tối thiểu (mmHg) | 75,1 ± 8,9 | 75,9 ± 11,5 | 0,66 | Thời gian triệu chứng (năm) | 3,6 ± 3,6 | 3,8 ± 3,2 | 0,75 | Số thuốc chống loạn nhịp đã sử dụng | 1,79 ± 0,79 | 1,72 ± 0,79 | 0,62 | Đã được đốt điện ở ĐRTP nhưng không thành công | 6 (7,7%) | 0 | - | Bệnh lý tim mạch* (%): - THA
- Bệnh mạch vành
- Tiền sử TBMN
- Suy tim (NYHA ≥ 2)
- Bệnh van tim do thấp
Bệnh lý nội khoa khác* (%): - Đái tháo đường
- Suy thận
- RLCN tuyến giáp
| 26 (33,3%)
24 (30,8%)
2 (2,6%)
2 (2,6%)
3 (3,9%)
2 (2,6%)
6 (7,8%)
2 (2,6%)
1 (1,3%)
3 (3,9%) | 9 (18,0%)
7 (14,0%)
1 (2%)
0
0
1 (2%)
1 (2%)
0
0
1 (2%) | 0,05
0,03 | * Một bệnh nhân có thể mắc ≥ 1 bệnh lý tim mạch hay nội khoa |
Tất cả các BN nghiên cứu đều có ngoại tâm thu thất. 17,9% số BN ở nhóm Valsalva và 24% số BN ở nhóm ĐRTP có cơn tim nhanh thất. Tỉ lệ nam/nữ ở nhóm Valsalva xấp xỉ 1: 1, trong khi đó tỉ lệ nữ ở nhóm ĐRTP là 80%, sự khác biệt có ý nghĩa thống kê với p < 0,05. Kết quả nghiên cứu của chúng tôi cũng phù hợp với các tác giả khác: rối loạn nhịp thất từ đường ra thất phải gặp đa số ở nữ giới trong khi rối loạn nhịp thất khởi phát từ xoang Valsalva có phân bố giới nam nữ gần tương đương nhau [4, Error! Reference source not found. ] Tuổi trung bình không khác biệt giữa 2 nhóm (p > 0,05). Ở nhóm Valsalva: BN nhỏ tuổi nhất là 20, lớn tuổi nhất là 82; Ở nhóm ĐRTP: BN nhỏ tuổi nhất là 17, lớn tuổi nhất là 78. HA tối đa trung bình ở nhóm Valsalva cao hơn nhóm ĐRTP (p < 0,05). Sự khác biệt về huyết áp tâm thu là do tỉ lệ bệnh nhân có THA ở nhóm Valsalva là 30,8% cao hơn ở nhóm ĐRTP là 14% (p < 0.05). Ngoài ra, tỉ lệ bệnh tim mạch thực tổn và một số bệnh lý nội khoa khác ở cũng cao hơn ở nhóm Valsalva (19,2% so với 6%, p < 0,05). Thời gian mắc bệnh trung bình (tính từ khi xuất hiện triệu chứng) không khác biệt ý nghĩa giữa 2 nhóm (p > 0,05). Ở nhóm Valsalva, thời gian mắc bệnh thay đổi từ ngắn nhất là 3 tháng đến dài nhất là 20 năm. Số thuốc chống loạn nhịp đã sử dụng trung bình không khác biệt giữa 2 nhóm (p > 0,05). Ở nhóm Valsalva, 100% BN đã dùng ít nhất 1 thuốc chống loạn nhịp. Thuốc chống loạn nhịp được sử dụng phổ biến nhất là chẹn beta giao cảm (83,3%), tiếp đến là amiodarone (70,5%). Ở nhóm Valsalva, 6/78 BN (7,7%) đã được triệt đốt NTTT ở ĐRTP trước đó nhưng không thành công. Đặc điểm điện tâm đồ Bảng 2: Đặc điểm điện tâm đồ 12 chuyển đạo | Thông số | Nhóm Valsalva
n = 78 | Nhóm ĐRTP
n = 50 | p | Khoảng ghép NTTT (ms) | 456,1 ± 57,9 | 435,5 ± 70,0 | 0,07 | QRS dạng block nhánh phải (n, %) | 78 (100%) | 50 (100%) | - | Độ rộng QRS (ms) | 151,6 ± 17,5 | 164,8 ± 17,6 | 0,0001 | QRS ở DI dương/0/âm
(n, %) | 26/21/31
(33,3%, 26,9%, 39,8%) | 22/13/15
(44%, 26%, 30%) | 0,42 | QRS ở DII-III-avF dương (n, %) | 78 (100%) | 50 (100%) | - | Biên độ sóng R ở DII > DIII (tỉ lệ II/III >1) (n, %) | 44 (56,4%) | 30 (60%) | 0,34 | Tỉ lệ thời gian sóng R ở V1 (%) | 32,5 ± 31,3 | 9,4 ± 13,2 | 0,0001 | Tỉ lệ thời gian sóng R ở V2 (%) | 42,7 ± 21,1 | 15,6 ± 13,9 | 0,0001 | Chỉ số thời gian sóng R ≥ 50% (n, %) | 38 (48,7%) | 1 (2%) | 0,0001 | Tỉ lệ biên độ R/S ở V1 (%) | 41,9 ± 52,9 | 9,3 ± 15,2 | 0,0001 | Tỉ lệ biên độ R/S ở V2 (%) | 58,7 ± 48,9 | 13,8 ± 17,2 | 0,0001 | Chỉ số biên độ R/S ≥ 30%
(n, %) | 52 (66,7%) | 3 (6%) | 0,0001 | Có sóng S hẹp (≤ 40 ms) và nhọn (n, %) | 55 (70,1%) | 5 (10%) | 0,0001 | Có sóng S ở V6 (n, %) | 10 (12,8%) | 0 (0%) | - |
Bảng 3: Đặc điểm chuyển tiếp phức bộ QRS | Thông số | Nhóm Valsalva
n = 78 | Nhóm ĐRTP
n = 50 | p | Vị trí chuyển tiếp (n)
V1
V1V2
V2
V2V3
V3
V3V4
V4
V4V5
V5
V5V6
V6
>V6 | 5
6
2
13
28
15
6
3
0
0
0
0
0 | 0
0
0
1
4
5
25
8
5
1
1
0
0 | | Chuyển tiếp < V3 | 54 (69,2%) | 5 (10%) | 0,0001 | Chuyển tiếp ≤ V3 | 69 (88,5%) | 10 (20%) | 0,0001 |
Ở cả hai nhóm Valsalva và ĐRTP, 100% các trường hợp điện tâm đồ có dạng bloc nhánh phải hoàn toàn và trục điện tim quay xuống dưới (QRS dương ở DII, III, aVF). Hình 2: Điện tâm đồ của ngoại tâm thu thất khởi phát từ xoang Valsalva (trái) và đường ra thất phải (phải): QRS có dạng blốc nhánh phải và trục điện tim quay xuống dưới (QRS dương ở D2, D3, aVF). Tuy nhiên, có sự khác nhau về chuyển tiếp phức bộ QRS (trái: trước V3; phải: sau V3). 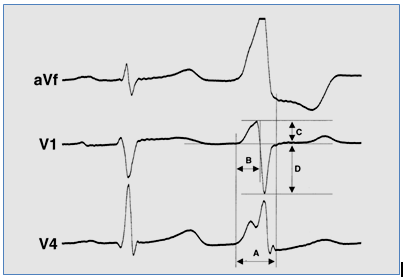

Phức bộ QRS ở nhóm ĐRTP rộng hơn có ý nghĩa so với phức bộ QRS ở nhóm Valsalva (p < 0,05). Kiểm định tính độc lập cho thấy, các thông số điện tâm đồ gợi ý khởi phát rối loạn nhịp thất là từ xoang Valsalva bao gồm: (1) Chỉ số thời gian sóng R ≥ 50%, (2) chỉ số biên độ R/S ≥ 30%, (3) chuyển tiếp QRS < V3 hoặc ≤ V3 và (4) sự hiện diện của sóng S hẹp (≤ 40 ms) ở phức bộ QRS, đặc biệt ở V6. Biểu đồ 1: Phân bố chỉ số thời gian sóng R của rối loạn nhịp thất ở nhóm Valsalva (trái) và nhóm ĐRTP (phải) 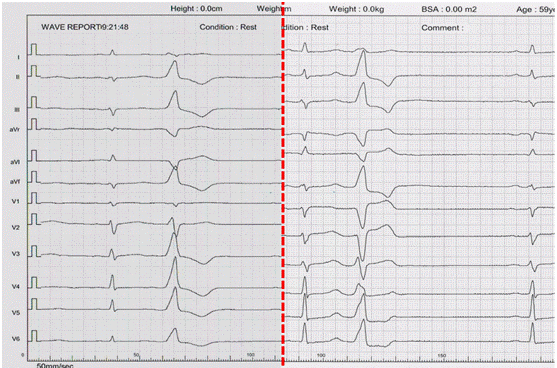
Biểu đồ 1 cho thấy, phân bố chỉ số thời gian sóng R ở nhóm Valsalva phân bố tương đối đồng đều từ 0 – 100%. Trong khi ở nhóm ĐRTP, phân bố chỉ số thời gian sóng R thường dưới 50%.
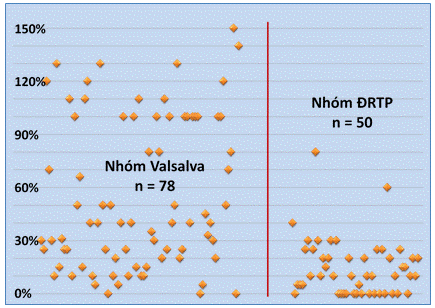
Do vậy, nếu lấy “lát cắt” chỉ số thời gian sóng R là ≥ 50% để chẩn đoán nguồn gốc rối loạn nhịp từ xoang Valsalva sẽ cho độ đặc hiệu rất cao (bảng 4). Biểu đồ 2: Phân bố chỉ số biên độ R/S của rối loạn nhịp thất ở nhóm Valsalva (trái) và nhóm ĐRTP (phải) 
Biểu đồ 2 cho thấy, phân bố chỉ số biên độ R/S ở nhóm Valsalva cũng phân bố tương đối đồng đều từ 0 – 150% (một số trường hợp sóng R > sóng S ở V1 hoặc V2). Trong khi ở nhóm ĐRTP, phân bố chỉ số thời gian sóng R thường dưới mốc 30%. Nếu lấy “lát cắt” chỉ số biên độ R/S là ≥ 30% để chẩn đoán nguồn gốc rối loạn nhịp từ xoang Valsalva cũng sẽ cho độ đặc hiệu rất cao (bảng 4). Biểu đồ 3: Phân bố chuyển tiếp QRS rối loạn nhịp thất ở nhóm Valsalva (trái) và nhóm ĐRTP (phải) 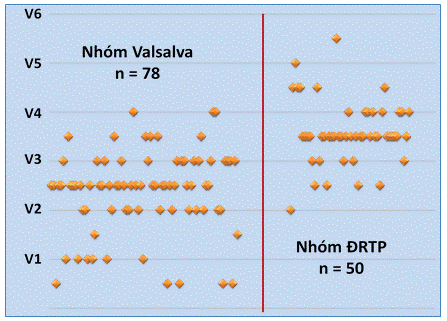
Biểu đồ 3 cho thấy, trung vị chuyển tiếp QRSNTTT-TNT ở nhóm Valsalva xảy ra tại V2V3, trong khi trung vị chuyển tiếp ở nhóm ĐRTP xảy ra tại V3V4. Theo các tác giả [5, 6, 10], TNT-NTTT khởi phát từ xoang Valsalva thường có chuyển tiếp QRS xảy ra tại V1-V3, sớm hơn chuyển tiếp của TNT-NTTT từ đường ra thất phải. Tuy nhiên, khoảng 20% số trường hợp có chuyển tiếp QRS xảy ra sau V3. Điều này được giải thích là do ổ khởi phát nằm trong xoang Valsalva nhưng xung động điện được dẫn truyền “ưu tiên” đến và gây khử cực sớm ở đường ra thất phải [11]. Nếu lấy “lát cắt” về chuyển tiếp QRS để phân biệt giữa 2 nhóm tại Bảng 4: Giá trị của các thông số điện tâm đồ trong chẩn đoán rối loạn nhịp thất là khởi phát từ xoang Valsalva. | Thông số điện tâm đồ | ĐN | ĐĐH | DĐDT | DĐÂT | Chỉ số thời gian sóng R ≥ 50% | 48,7% | 98,0% | 97,4% | 68,0% | Chỉ số biên độ R/S ≥ 30% | 66,7% | 94,0% | 64,4% | 77,3% | Chuyển tiếp QRS < V3 | 69,2% | 90,0% | 91,5% | 65,2% | Chuyển tiếp QRS ≤ V3 | 88,5% | 80,0% | 88,3% | 81,6% | Sự hiện diện của sóng S hẹp
(≤ 40 ms) ở phức bộ QRS | 70,5% | 90,0% | 91,7% | 66,18% | Sự hiện diện sóng S ở V6 | 12,8% | 100% | 100% | 46,9% |
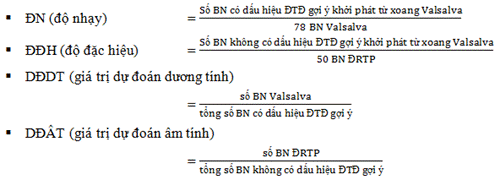
Kết quả về độ nhạy, độ đặc hiệu của một số thông số điện tâm đồ trong nghiên cứu chúng tôi tương đối phù hợp với nghiên cứu của tác giả Yoshida N và cộng sự [12]. Chúng tôi nhận thấy, sự hiện diện sóng S ở V6, chỉ số thời gian sóng R và chỉ số biên độ R/S là những thông số điện tâm đồ có độ đặc hiệu cao trong gợi ý rối loạn nhịp thất khởi phát từ xoang Valsalva và do vậy nên lựa chọn để phân tích trước. Trên thực tế, dấu hiệu chuyển tiếp QRS < V3 có độ đặc hiệu tuy thấp hơn nhưng dễ nhận biết nhất do vậy thường được ứng dụng trên lâm sàng hơn cả. KẾT LUẬN Các thông số điện tâm đồ bề mặt bao gồm: (1) Chỉ số thời gian sóng R ≥ 50%, (2) chỉ số biên độ R/S ≥ 30%, (3) chuyển tiếp QRS < V3 hoặc ≤ V3 và (4) sự hiện diện của sóng S hẹp (≤ 40 ms) ở phức bộ QRS, đặc biệt ở V6 có giá trị phân biệt rối loạn nhịp thất khởi phát từ xoang Valsalva với rối loạn nhịp thất khởi phát từ đường ra thất phải. ABSTRACT Objectives: The study was to assess the role of surface electrocardiography (ECG) for distinguishing aortic sinus cusp (ASC) from right ventricular outflow tract (RVOT) origin in patients with idiopathic outflow tract ventricular tachycardia (VT)/ premature ventricular contractions (PVCs). Background: VT/PVCs with left bundle branch block morphology and inferior axis originate from either the right ventricular outflow tract (RVOT) or the aortic sinus cusp (ASC). However, surface ECG characteristics may differentiate one from the other which results in reduced procedure and fluoroscopy time and reduced invasiveness. Methods: We analyzed the surface ECG of patients with ROVT and ASC VT who underwent electrophysiology study and catheter ablation. Results: We analyzed ECGs from 78 patients with ASC VT/PVCs (mean age 52,6 ± 12,6 years, 36 males) and 50 patients with RVOT VT/PVCs (mead age 47,9 ± 14,8 year, 10 males). The ECG parameters which suggest ASC origin included: (1) The R-wave duration index ≥ 50% (calculated by dividing the QRS duration by the longer R wave duration in lead V1 or V2) with sensitivity of 48,7%; specificity of 98%; positive predictive value of 97,4%; negative predictive value of 68%. (2) The R/S wave amplitude index ≥ 30% (calculated as the greater value for the R/S wave amplitude ratio in lead V1 or V2) with sensitivity of 66,7%; specificity of 94%; positive predictive value of 64,4%; negative predictive value of 77,3%. (3) Early QRS transition in ≤ V3 with sensitivity of 88,5%; specificity of 80%; positive predictive value of 88,3%; negative predictive value of 81,6%. (4) The presence of small s waves in leads after transition with sensitivity of 70,5%; specificity of 90%; positive predictive value of 91,7%; negative predictive value of 66,8%. Conclusions: Surface ECG parameters can distinguish ASC VT/PVCs from RVOT VT/PVCs with a high accuracy. |