MỞ ĐẦU
Hiện tượng vỡ mảng xơ vữa trong động mạch vành có thể xảy ra một cách tự phát (trong hội chứng mạch vành cấp) hoặc do kết quả của thủ thuật can thiệp mạch vành qua da (bằng bóng, có hoặc không kèm đặt Stent). Khi mảng xơ vữa bị vỡ, tiểu cầu được hoạt hóa dẫn đến hình thành huyết khối (ban đầu là huyết khối tiểu cầu, sau đó lại có thêm sự phối hợp của mạng lưới fibrin) từ đó gây hẹp nhiều hoặc tắc hẳn động mạch vành. Chính vì vậy, liệu pháp kháng kết tập tiểu cầu đóng vai trò thiết yếu trong điều trị hội chứng mạch vành cấp và trong thủ thuật can thiệp mạch vành qua da. Aspirin là thuốc kháng kết tập tiểu cầu đường uống đầu tiên được sử dụng trong lâm sàng. Trong nghiên cứu ISIS-2 (Second International Study of Infarct Survival) thực hiện trên 17.187 bệnh nhân nhồi máu cơ tim (NMCT) cấp, aspirin uống 160 mg/ngày đã làm giảm 23% (p < 0.0001) tỷ lệ tử vong do nguyên nhân mạch máu và giảm có ý nghĩa tỷ lệ NMCT tái phát không tử vong lẫn đột quị không tử vong.1 Tuy vậy, tỷ lệ tử vong do nguyên nhân mạch máu sau 5 tuần của bệnh nhân dùng aspirin trong ISIS-2 vẫn còn ở mức cao (9,4%), do đó nhu cầu cải thiện hơn nữa liệu pháp kháng kết tập tiểu cầu trong hội chứng mạch vành cấp luôn được các thầy thuốc hết sức quan tâm.
PHỐI HỢP ASPIRIN – CLOPIDOGREL: MỘT BƯỚC TIẾN QUAN TRỌNG
Chúng ta đều biết rằng Aspirin chỉ ức chế kết tập tiểu cầu thông qua con đường thromboxane. Với sự ra đời của nhóm thuốc thienopyridine (gồm ticlopidine và clopidogrel) có tác dụng ức chế kết tập tiểu cầu thông qua một con đường khác là tác động lên thụ thể ADP, nhiều nhà nghiên cứu đã nghĩ đến việc phối hợp aspirin với một thuốc nhóm thienopyridine nhằm tăng cường hơn nữa hiệu lực kháng kết tập tiểu cầu trong điều trị hội chứng mạch vành cấp.2 Ticlopidine có một số tác dụng phụ quan trọng như giảm bạch cầu hạt (có thể gây tử vong), suy tủy và tắc mật nên thuốc này càng ngày càng ít được sử dụng hơn so với clopidogrel.2
Nghiên cứu đầu tiên xác lập vị trí của clopidogrel trong điều trị hội chứng mạch vành cấp là CURE (Clopidogrel in Unstable Angina to Prevent Recurrent Events) được công bố năm 2001. CURE là một thử nghiệm lâm sàng phân nhóm ngẫu nhiên, mù đôi thực hiện trên 12 562 bệnh nhân hội chứng mạch vành cấp không ST chênh lên (75% đau thắt ngực không ổn định và 25% NMCT cấp không ST chênh lên).3 Bệnh nhân được phân làm 2 nhóm cho dùng clopidogrel (liều nạp 300 mg, duy trì 75 mg/ngày) hoặc giả dược trong vòng 24 giờ sau khi nhập viện. Tất cả đều được dùng aspirin 75-325 mg/ngày. Tiêu chí đánh giá chính là phối hợp các biến cố tử vong do nguyên nhân tim mạch, NMCT không tử vong và đột quị. Kết quả của nghiên cứu CURE cho thấy điều trị bằng clopidogrel đã giúp giảm được 20% (p < 0.001) các biến cố thuộc tiêu chí đánh giá chính. Ngoài ra clopidogrel còn giảm được một cách có ý nghĩa tần suất thiếu máu cục bộ cơ tim nặng hoặc vấn đề kháng trị trong bệnh viện, suy tim hay nhu cầu tái tưới máu mạch vành bằng can thiệp qua da hoặc phẫu thuật bắc cầu. Tần suất chảy máu nặng ở nhóm clopidogrel tuy có cao hơn (3.7% so với 2.7% ở nhóm giả dược), song tần suất chảy máu đe dọa tính mạng hoặc gây tử vong của 2 nhóm không khác biệt (tần suất chảy máu nặng ở nhóm clopidogrel cao hơn chủ yếu là do số ca chảy máu đường tiêu hóa và chảy máu tại vị trí chọc động mạch của nhóm này nhiều hơn).3
Hai nghiên cứu giúp xác lập vị trí của clopidogrel trong điều trị NMCT cấp với ST chênh lên là CLARITY-TIMI 28 (Clopidogrel as Adjunctive Reperfusion Therapy-Thrombolysis in Myocardial Infarction 28) và COMMIT (Clopidogrel and Metoprolol in Myocardial Infarction Trial).
- Trong CLARITY-TIMI 28, 3491 bệnh nhân NMCT cấp với ST chênh lên trong 12 giờ đầu, tuổi 18-75 (trung bình 57), được phân ngẫu nhiên cho dùng clopidogrel (liều nạp 300 mg, duy trì 75 mg/ngày) hoặc placebo.4 Tất cả đều được dùng một thuốc tiêu sợi huyết truyền tĩnh mạch (31% dùng streptokinase, còn lại dùng các thuốc tiêu sợi huyết chọn lọc như alteplase, reteplase, tenecteplase) và aspirin (150-325 mg ngày đầu, 75-162 mg các ngày sau đó) và được lên chương trình chụp mạch vành 48-192 giờ sau khi bắt đầu thuốc nghiên cứu. Tiêu chí đánh giá chính là phối hợp các biến cố tắc mạch vành thủ phạm (TIMI độ 0-1 trên phim chụp mạch vành), tử vong và NMCT tái phát trước khi chụp mạch vành. Kết quả CLARITY-TIMI 28 cho thấy clopidogrel đã làm giảm được 36% (p < 0.001) tần suất các biến cố thuộc tiêu chí đánh giá chính. Ngoài ra clopidogrel còn làm giảm 20% (p = 0.03) tần suất tử vong do nguyên nhân tim mạch, NMCT tái phát và thiếu máu cục bộ tim tái phát khiến phải tái tưới máu cấp trong vòng 30 ngày. Xét về tính an toàn, clopidogrel không làm tăng tần suất chảy máu nặng và chảy máu nội sọ. Có 136 bệnh nhân sau đó được phẫu thuật bắc cầu mạch vành. Ở những người này điều trị bằng clopidogrel cũng không tăng tần suất chảy máu nặng sau mổ.4
- COMMIT là một thử nghiệm lớn (megatrial) thực hiện tại Trung Quốc với cỡ mẫu lên tới 45.852 người (93% NMCT cấp với ST chênh lên hoặc bloc nhánh trái mới xuất hiện, 7% có ST chênh xuống).5 Bệnh nhân được phân ngẫu nhiên cho dùng clopidogrel 75 mg/ngày hoặc placebo trong vòng 24 giờ sau khi bắt đầu triệu chứng (Điều trị kéo dài đến khi xuất viện hoặc đủ 4 tuần trong bệnh viện). Tất cả bệnh nhân đều được dùng aspirin 162 mg/ngày. Có hai tiêu chí đánh giá chính: một là phối hợp các biến cố tử vong, NMCT tái phát hay đột quị và hai là tử vong do mọi nguyên nhân. Kết quả COMMIT cho thấy clopidogrel làm giảm được 9% (p = 0.002) tần suất tử vong, NMCT tái phát hoặc đột quị và giảm 7% (p = 0.03) tỷ lệ tử vong do mọi nguyên nhân. Tần suất chảy máu nặng của 2 nhóm không có sự kkhác biệt.5
Do kết quả thuận lợi của các nghiên cứu CURE, CLARITY-TIMI 28 và COMMIT, kể từ năm 2007 các khuyến cáo điều trị NMCT cấp với ST chênh lên lẫn hội chứng mạch vành cấp không ST chênh lên của Trường môn Tim mạch/Hội Tim mạch Hoa kỳ đều khuyên dùng clopidogrel phối hợp sớm với aspirin.6,7 Clopidogrel được khuyến cáo dùng với liều nạp 300 mg và duy trì 75 mg/ngày (không dùng liều nạp cho người trên 75 tuổi điều trị bằng thuốc tiêu sợi huyết).
MỘT SỐ HẠN CHẾ CỦA CLOPIDOGREL
Một trong những hạn chế quan trọng của clopidogrel là mức độ đáp ứng rất thay đổi của bệnh nhân với thuốc. Serebruany và cộng sự khảo sát đáp ứng của 544 người (gồm 94 người tình nguyện khỏe mạnh, 405 người sau đặt Stent mạch vành, 25 người suy tim và 20 người sau đột quị) với clopidogrel.8 Tiểu cầu lấy từ mẫu máu của bệnh nhân được hoạt hóa với 5 mmol adenosine diphosphate (ADP) và sự kết tập tiểu cầu được khảo sát bằng máy Chronolog Lumi-Aggregometer (model 560-Ca, Chronolog Corp). Khảo sát được làm 2 lần, một lần trước khi bắt đầu uống clopidogrel và một lần 3-4 giờ sau khi uống liều nạp 300 mg clopidogrel hoặc (nếu không dùng liều nạp) ít nhất 5 ngày sau khi bắt đầu clopidogrel. Kết quả cho thấy thay đổi của kết tập tiểu cầu (sau khi dùng clopidogrel so với ban đầu) trung bình là 41.9% với độ lệch chuẩn là 20.8%. Biểu đồ thay đổi kết tập tiểu cầu có dạng phân phối bình thường (hình 1). Có 23 người (4.2%) có thay đổi mức kết tập tiểu cầu cao hơn 2 độ lệch chuẩn so với trung bình, những người này được xếp vào nhóm đáp ứng quá mức (hyperresponder) với clopidogrel. Có 26 người (4.8%) có thay đổi mức kết tập tiểu cầu thấp hơn 2 độ lệch chuẩn so với trung bình, những người này được xếp vào nhóm đáp ứng kém (hyporesponder) với clopidogrel. Điều các nhà nghiên cứu e ngại là với cùng một liều dùng thông thường, những người đáp ứng quá mức với clopidogrel có thể bị chảy máu và ngược lại những người đáp ứng kém với clopidogrel có thể bị biến cố huyết khối.8
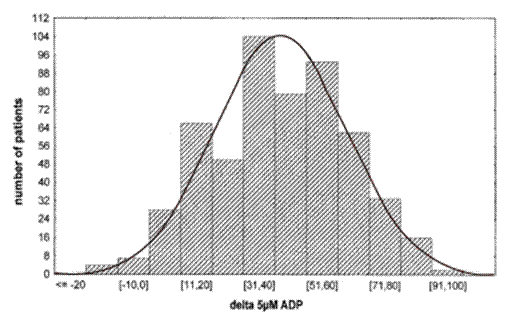
Hình 1: Phân phối của thay đổi độ kết tập tiểu cầu sau khi uống clopidogrel ở 544 người.8
Trên thực tế, đáp ứng quá mức với clopidogrel không phải là vấn đề quan trọng vì chảy máu liên quan với hiện tượng này tương đối hiếm gặp. Nhưng ngược lại, đáp ứng kém với clopidogrel là một vấn đề lớn đối với thực hành lâm sàng. Kể từ năm 2008, y giới bắt đầu quan tâm nhiều đến vấn đề đáp ứng kém với clopidogrel, mà một số tác giả gọi là đề kháng clopidogrel (clopidogrel resistance). Trước đây có một số giả thuyết được đưa ra để giải thích sự đề kháng clopidogrel. Các giả thuyết này tập trung vào 3 nhóm yếu tố: các yếu tố lâm sàng (tuân trị kém, dùng liều không đủ, thuốc hấp thu kém, tương tác thuốc do tác động trên hệ CYP 3A4), các yếu tố di truyền (sự đa dạng về kiểu hình của CYP, GPIa, P2Y12 và GPIIIa) và các yếu tố tế bào (tăng nhanh luân chuyển tiểu cầu, giảm hoạt tính CYP3A, tăng phơi bày tiểu cầu với ADP, tăng hoạt hóa tiểu cầu qua các đường P2Y12, P2Y1 và các đường không phụ thuộc P2Y như collagen, epinephrine, TXA2 và thrombin).9,10 Tuy nhiên hiện nay có nhiều chứng cứ cho thấy chính đặc điểm chuyển hóa của clopidogrel đóng vai trò then chốt trong cơ chế đề kháng với thuốc. Bản thân clopidogrel không có hoạt tính kháng tiểu cầu. Sau khi được hấp thu ở ruột, khoảng 85% lượng thuốc hấp thu được chuyển hóa bởi các enzym esterase thành những chất không có hoạt tính và 15% được chuyển hóa bởi hệ enzym cytochrome P-450 thành chất có hoạt tính ức chế thụ thể P2Y12 trên bề mặt tiểu cầu.9 Enzym chủ yếu trong hệ cytochrome P-450 biến clopidogrel thành chất có hoạt tính kháng tiểu cầu là CYP2C19. Có nhiều gen allele khác nhau mã hóa sự tổng hợp enzym CYP2C19. Trong số này có một gen allele mang tên CYP2C19*2 mã hóa sự tổng hợp enzym CYP2C19 khiếm khuyết chức năng chuyển hóa clopidogrel.11 Sau khi uống clopidogrel, người mang gen allele CYP2C19*2 có nồng độ trong huyết tương của chất chuyển hóa có hoạt tính của clopidogrel thấp hơn so với người không mang gen này.11
Nghiên cứu đầu tiên chứng minh vai trò cực kỳ quan trọng của kiểu gen CYP2C19 trong đáp ứng với clopidogrel được thực hiện bởi một nhóm tác giả Pháp đứng đầu là Collet và Montalescot.12 Nhóm tác giả này theo dõi 259 bệnh nhân dưới 45 tuổi đã từng bị NMCT và được điều trị bằng clopidogrel ít nhất một tháng. Có 73 bệnh nhân mang gen allele CYP2C19*2 và 186 bệnh nhân không mang gen này. Kết quả theo dõi cho thấy so với bệnh nhân không mang gen CYP2C19*2, bệnh nhân mang gen này có tần suất tử vong, NMCT tái phát hoặc tái tưới máu mạch vành khẩn và tần suất huyết khối tắc Stent cao hơn có ý nghĩa thống kê. Phân tích đa biến cho thấy sự hiện diện gen allele CYP2C19*2 là yếu tố duy nhất dự báo một cách độc lập các biến cố tim mạch nặng (HR = 4.04; KTC 95% 1.81-9.02; P = 0.0006).12 Nghiên cứu thứ hai chứng tỏ tầm quan trọng của kiểu gen CYP2C19được thực hiện bởi một nhóm tác giả Hoa Kỳ đứng đầu là Mega và Sabatine.13 Nghiên cứu này gồm hai phần. Trong phần đầu các tác giả tìm hiểu mối liên quan giữa các kiểu gen mã hóa enzym CYP với nồng độ trong huyết tương của chất chuyển hóa có hoạt tính của clopidogrel và mức ức chế tiểu cầu bởi clopidogrel ở 162 người tình nguyện khỏe mạnh. Trong phần thứ hai, các tác giả khảo sát mối liên quan giữa các kiểu gen mã hóa CYP với tần suất các biến cố tim mạch nặng (tử vong do nguyên nhân tim mạch, NMCT, đột quị) ở 1477 bệnh nhân hội chứng mạch vành cấp tham gia thử nghiệm lâm sàng TRITON-TIMI 38 (Trial to Assess Improvement in Therapeutic Outcomes by Optimizing Platelet Inhibition with Prasugrel – Thrombolysis in Myocardial infarction – 38) được điều trị bằng clopidogrel. Kết quả phần đầu cho thấy so với những người không mang gen alleleCYP2C19*2, những người mang gen này (chiếm tỉ lệ 30%) có nồng độ trong huyết tương của chất chuyển hóa có hoạt tính của clopidogrel thấp hơn 32.4% (p < 0.001) và mức ức chế tiểu cầu tối đa thấp hơn 9% (p < 0.001). Ở phần sau, các tác giả nhận thấy trong số những bệnh nhân hội chứng mạch vành cấp tham gia TRITON-TIMI 38 được điều trị bằng clopidogrel, những người mang gen allele CYP2C19*2 có tần suất các biến cố tim mạch nặng cao hơn so với những người không mang gen này (12.1% so với 8.0%, p = 0.01). Tần suất huyết khối tắc Stent của người mang gen CYP2C19*2 cũng cao hơn có ý nghĩa thống kê so với người không mang gen này (2.6% so với 0.8%, p = 0.02).13
Bên cạnh sự đề kháng clopidogrel liên quan với gen allele CYP2C19*2 còn có sự đề kháng clopidogrel do tương tác với thuốc ức chế bơm proton. Vấn đề này bắt đầu được y giới quan tâm khi kết quả của nghiên cứu OCLA (Omeprazole CLopidogrel Aspirin) được công bố năm 2008. Trong OCLA, 124 bệnh nhân đã được đặt Stent động mạch vành và đang dùng phối hợp aspirin – clopidogrel được phân ngẫu nhiên cho dùng omeprazole 20 mg/ngày hoặc placebo trong 7 ngày.14 Sau 7 ngày mức độ ức chế tiểu cầu của bệnh nhân được đánh giá bằng phương pháp VASP (Phương pháp VASP – vasodilator-stimulated phosphoprotein – đo mức đối kháng thụ thể P2Y12 trong máu toàn phần). Kết quả OCLA cho thấy mức độ ức chế tiểu cầu của nhóm omeprazole thấp hơn có ý nghĩa so với nhóm placebo. Hiện tượng này được giải thích là do omeprazole ức chế enzym CYP2C19 và gây cản trở sự chuyển clopidogrel thành dạng có hoạt tính. Ý nghĩa lâm sàng của hiện tượng này vẫn chưa được xác định rõ vì trong nghiên cứu COGENT (Clopidogrel and the Optimization of Gastrointestinal Events Trial) thực hiện trên 3761 bệnh nhân đang dùng phối hợp aspirin – clopidogrel (sau hội chứng mạch vành cấp hoặc đặt stent động mạch vành), việc dùng omeprazole 20 mg/ngày không tăng tần suất các biến cố tim mạch nặng (tử vong do nguyên nhân tim mạch, NMCT không tử vong, tái tưới máu mạch vành hoặc đột quị).15 Mặc dù vậy, trong thông cáo mới nhất Cơ quan quản lý thực phẩm và thuốc Hoa Kỳ (FDA) vẫn khuyên không dùng clopidogrel chung với omeprazole để tránh tương tác thuốc gây giảm hiệu lực ức chế tiểu cầu.16
Clopidogrel còn có một hạn chế quan trọng là ức chế tiểu cầu không hồi phục. Nếu cần thực hiện một phẫu thuật lớn cho bệnh nhân đang uống clopidogrel, phải chờ 5-7 ngày sau khi ngưng thuốc để mổ an toàn (Đây là khoảng thời gian cần để các tiểu cầu bị ức chế không hồi phục bởi clopidogrel được thay thế bởi một số lượng tiểu cầu mới đủ cho chức năng cầm máu). Trong trường hợp phải mổ lớn khẩn cho một bệnh nhân đang uống clopidogrel, ê-kíp gây mê hồi sức phải lường trước khả năng chảy máu nặng chu phẫu và chuẩn bị đầy đủ các chế phẩm máu (khối hồng cầu, tiểu cầu đậm đặc, huyết tương tươi) để truyền cho bệnh nhân.
KHẮC PHỤC HẠN CHẾ CỦA CLOPIDOGREL
Để tối ưu hóa liệu pháp kháng tiểu cầu trong hội chứng mạch vành cấp, các nhà nghiên cứu đã tìm kiếm theo hai con đường, một là cải tiến phác đồ dùng clopidogrel và hai là dùng thuốc ức chế P2Y12 khác ngoài clopidogrel.
1) Điều chỉnh liệu pháp kháng tiểu cầu dựa trên test nhanh đánh giá chức năng tiểu cầu: Một nhóm nhà nghiên cứu Pháp, đứng đầu là Collet và Montalescot, tiến hành một thử nghiệm lâm sàng phân nhóm ngẫu nhiên xác định lợi ích của test nhanh đánh giá chức năng tiểu cầu (test VerifyNow của Accumetrics) trong việc điều chỉnh liệu pháp kháng tiểu cầu ở 2440 bệnh nhân được lên chương trình đặt stent động mạch vành có phủ thuốc.17 Trong thử nghiệm lâm sàng mang tên ARCTIC (Assessment by a Double Randomization of a Conventional Antiplatelet Strategy versus a Monitoring-guided Strategy for Drug-Eluting Stent Implantation and of Treatment Interruption versus Continuation One Year after Stenting) này, bệnh nhân được phân ngẫu nhiên vào nhóm dùng phác đồ kháng tiểu cầu qui ước hoặc nhóm được điều chỉnh liệu pháp kháng tiểu cầu dựa vào kết quả của test nhanh (nếu phản ứng tính của tiểu cầu với clopidogrel còn cao, bệnh nhân được dùng thêm một liều nạp clopidogrel 600 mg và được truyền tĩnh mạch thuốc ức chế GP IIb/IIIa). Kết quả ARCTIC cho thấy tần suất các biến cố tim mạch nặng (tử vong, NMCT, huyết khối Stent, đột quị hoặc tái tưới máu cấp) sau 1 năm của hai nhóm không khác biệt (31.1% so với 34.6%; P = 0.10). Sau khi kết quả ARCTIC được công bố, các nhà nghiên cứu đã từ bỏ hướng “cá nhân hóa” liệu pháp clopidogrel.
2) Tăng liều clopidogrel: Tăng liều clopidogrel và aspirin là hướng được đề ra trong nghiên cứu CURRENT-OASIS 7 (Clopidogrel Optimal Loading Dose Usage to Reduce Recurrent Events/Optimal Antiplatelet Strategy for Interventions 7). CURRENT-OASIS 7 là một thử nghiệm lâm sàng phân nhóm ngẫu nhiên mù đôi có mục tiêu là xác định liều clopidogrel và liều aspirin tối ưu trong điều trị bệnh nhân hội chứng mạch vành cấp được lên chương trình chụp mạch vành ± can thiệp mạch vành qua da sớm trong vòng 72 giờ.18 Nghiên cứu được thiết kế kiểu 2 x 2 nhằm đồng thời so sánh hiệu quả của hai chế độ dùng clopidogrel (liều gấp đôi so với liều chuẩn) và hai chế độ dùng aspirin (liều cao so với liều thấp). Ngay sau khi được thu nhận, bệnh nhân được phân ngẫu nhiên cho dùng clopidogrel liều gấp đôi (liều nạp 600 mg ngày 1, sau đó 150 mg/ngày cho đến ngày 7, sau đó duy trì 75 mg/ngày) hoặc liều chuẩn (liều nạp 300 mg ngày 1, sau đó duy trì 75 mg/ngày). Bệnh nhân cũng đồng thời được phân cho dùng aspirin liều cao (300-325 mg/ngày) hoặc aspirin liều thấp (75-100 mg/ngày). Tiêu chí đánh giá chính về mặt hiệu quả là phối hợp các biến cố tử vong do nguyên nhân tim mạch, NMCT (hoặc NMCT tái phát) và đột quị sau 30 ngày. Nghiên cứu đã tuyển được 25.086 bệnh nhân hội chứng mạch vành cấp (70.8% đau thắt ngực không ổn định hoặc NMCT cấp không ST chênh lên và 29.2% NMCT cấp với ST chênh lên). Có 24.835 người (99%) được chụp mạch vành và 17.263 người (69%) được can thiệp mạch vành qua da. So sánh aspirin liều cao với aspirin liều thấp cho thấy hai liều có hiệu quả và tính an toàn tương đương (Tần suất các biến cố thuộc tiêu chí đánh giá chính và tần suất chảy máu của 2 hai nhóm không khác biệt). So sánh clopidogrel liều gấp đôi với clopidogrel liều chuẩn cho thấy hai liều có hiệu quả tương đương (tần suất các biến cố thuộc tiêu chí đánh giá chính của nhóm liều gấp đôi là 4.2% và của nhóm liều chuẩn là 4.4%; P = 0.30). Tần suất chảy máu nặng của nhóm clopidogrel liều gấp đôi cao hơn so với nhóm liều chuẩn (2.5% so với 2.0%; P = 0.01).
Phân tích riêng trên những người được can thiệp mạch vành qua da cho thấy clopidogrel liều gấp đôi giảm có ý nghĩa các biến cố thuộc tiêu chí đánh giá chính (3.9% so với 4.5%; P = 0.04) và cũng giảm có ý nghĩa huyết khối stent (1.6% so với 2.3%; P = 0.001).18 Dựa vào kết quả phân tích dưới nhóm này, hướng dẫn điều trị đau thắt ngực không ổn định/NMCT cấp không ST chênh lên năm 2012 và hướng dẫn điều trị NMCT cấp với ST chênh lên năm 2013 của Trường Môn Tim/Hiệp hội Tim Hoa Kỳ đều khuyến cáo dùng liều nạp clopidogrel 600 mg trước hoặc vào lúc can thiệp mạch vành qua da.19,20
3) Thuốc mới nhóm thienopyridine: Prasugrel là thuốc mới nhất thuộc nhóm thienopyridine. Sau khi vào ống tiêu hóa, prasugrel bị thủy phân nhanh chóng bởi esterase trong ruột và máu thành chất chuyển hóa trung gian. Chất này lại được biến thành chất chuyển hóa có hoạt tính bởi enzym cytochrome P450 (một bước duy nhất chứ không phải hai bước như đối với clopidogrel).21 Chất chuyển hóa có hoạt tính của prasugrel ức chế không hồi phục thụ thể P2Y12 của tiểu cầu. Nồng độ chất chuyển hóa có hoạt tính của prasugrel trong huyết tương đạt đỉnh khoảng 30 phút sau khi uống.21 Prasugrel không tương tác với các thuốc hoạt hóa hay ức chế hệ cytochrome P450.22 Do các đặc điểm dược lý này, prasugrel có tác dụng ức chế kết tập tiểu cầu mạnh hơn, nhanh hơn và ổn định hơn so với clopidogrel. Trong thử nghiệm lâm sàng phân nhóm ngẫu nhiên mù đôi mang tên TRITON-TIMI 38 thực hiện trên 13 608 bệnh nhân hội chứng mạch vành cấp nguy cơ từ trung bình đến cao được lên chương trình can thiệp mạch vành qua da, prasugrel (liều nạp 60 mg, duy trì 10 mg/ngày) giảm có ý nghĩa các biến cố tim mạch nặng (tử vong do nguyên nhân tim mạch, NMCT không tử vong, đột quị không tử vong) so với clopidogrel (liều nạp 300 mg, duy trì 75 mg/ngày).23 Mức giảm biến cố tim mạch nặng bởi prasugrel là 19% (P < 0.001). Song ngược lại, prasugrel gây tăng có ý nghĩa tần suất chảy máu nặng (2.4% so với 1.8% ở nhóm clopidogrel; P = 0.03), bao gồm chảy máu đe dọa tính mạng (1.4% so với 0.9% ở nhóm clopidogrel; P = 0.01) và chảy máu gây tử vong (0.4% so với 0.1% ở nhóm clopidogrel; P = 0.002).23
4) Thuốc ức chế P2Y12 không thuộc nhóm thienopyridine: Ticagrelor là một thuốc kháng tiểu cầu dùng đường uống không thuộc nhóm thienopyridine, có tác dụng ức chế trực tiếp có hồi phục thụ thể P2Y12 của tiểu cầu. Một số nghiên cứu hoa tiêu cho thấy ticagrelor ức chế P2Y12 nhanh hơn, mạnh hơn và ổn định hơn so với clopidogrel.24,25 Đây là tiền đề cho việc thực hiện nghiên cứu PLATO (Study of Platelet Inhibition and Patient Outcomes) có mục tiêu là xác định liệu ticagrelor có hiệu quả cao hơn clopidogrel trong điều trị bệnh nhân hội chứng mạch vành cấp hay không.26 PLATO là một thử nghiệm lâm sàng phân nhóm ngẫu nhiên, mù đôi, đa trung tâm. Tiêu chuẩn chọn bệnh là hội chứng mạch vành cấp có hoặc không có ST chênh lên với triệu chứng bắt đầu trong vòng 24 giờ trước. Bệnh nhân được phân ngẫu nhiên cho dùng ticagrelor hoặc clopidogrel. Ticagrelor được dùng với liều nạp 180 mg, sau đó duy trì 90 mg x 2/ngày. Bệnh nhân ở nhóm clopidogrel chưa được dùng liều nạp và không có dùng clopidogrel ít nhất 5 ngày trước được cho dùng liều nạp 300 mg, sau đó duy trì 75 mg/ngày. Những bệnh nhân khác ở nhóm clopidogrel được tiếp tục liều duy trì 75 mg/ngày. Bệnh nhân cần can thiệp mạch vành qua da hơn 24 giờ sau phân nhóm ngẫu nhiên được cho dùng kiểu mù đôi thêm một liều thuốc vào lúc can thiệp: 300 mg clopidogrel hoặc 90 mg ticagrelor. Ở những bệnh nhân được lên chương trình mổ bắc cầu mạch vành, clopidogrel được ngưng 5 ngày và ticagrelor được ngưng 24-72 giờ trước mổ. Tất cả bệnh nhân đều được dùng aspirin. Tiêu chí đánh giá chính là phối hợp các biến cố tử vong do nguyên nhân mạch máu, NMCT và đột quị.
Tổng cộng có 18.624 bệnh nhân được tuyển vào nghiên cứu PLATO. Tuổi trung vị của bệnh nhân là 62, nữ chiếm tỉ lệ 28%, tỉ lệ NMCT cấp ST chênh lên, NMCT cấp không ST chênh lên và đau thắt ngực không ổn định lần lượt là 38%, 43% và 17%. Kết quả của nghiên cứu PLATO cho thấy ticagrelor giảm có ý nghĩa các biến cố thuộc tiêu chí đánh giá chính so với clopidogrel (9.8% so với 11.7%; P < 0.001) (hình 2). Trong các thành phần của tiêu chí đánh giá chính, cả NMCT lẫn tử vong do nguyên nhân mạch máu đều giảm có ý nghĩa ở nhóm ticagrelor. Không những vậy, điều trị bằng ticagrelor còn giảm có ý nghĩa tử vong do mọi nguyên nhân (4.5% so với 5.9% ở nhóm clopidogrel; P < 0.001) và huyết khối Stent (1.3% so với 1.9% ở nhóm clopidogrel; P = 0.009). Xét về tính an toàn, tần suất chảy máu nặng của hai nhóm không khác biệt (11.6% ở nhóm ticagrelor và 11.2% ở nhóm clopidogrel; P = 0.43). Tần suất chảy máu nặng không liên quan với phẫu thuật bắc cầu mạch vành ở nhóm ticagrelor cao hơn (4.5% so với 3.8% ở nhóm clopidogrel; P = 0.03) và tần suất khó thở ở nhóm ticagrelor cũng cao hơn (13.8% so với 7.8% ở nhóm clopidogrel; P < 0.001).26
Phân tích bổ sung số liệu của nghiên cứu PLATO cho thấy lợi ích của ticagrelor được thể hiện rõ nhất khi dùng phối hợp với aspirin liều thấp (≤ 100 mg/ngày).27 Trên cơ sở đó FDA đã đưa ra cảnh báo liều aspirin trên 100 mg có thể giảm hiệu lực của ticagrelor.19 Trong nghiên cứu PLATO có 72% bệnh nhân được lên kế hoạch điều trị xâm nhập (chụp mạch vành cản quang với ý định tái tưới máu sau đó) và 28% bệnh nhân được lên kế hoạch điều trị nội khoa bảo tồn. Phân tích số liệu ở hai nhóm đối tượng này cho thấy ticagrelor giảm có ý nghĩa các biến cố thuộc tiêu chí đánh giá chính (tử vong do nguyên nhân mạch máu, NMCT, đột quị) bất kể chiến lược điều trị được chọn ban đầu.28,29
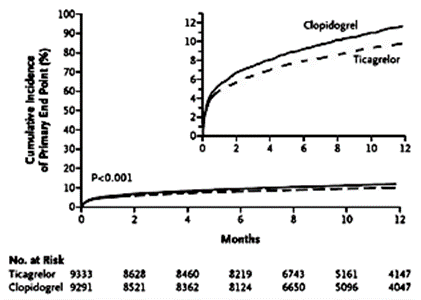
Hình 2: Tần suất dồn tử vong do nguyên nhân mạch máu, NMCT hoặc đột quị ở nhóm clopidogrel (đường trên) và nhóm ticagrelor (đường dưới) trong nghiên cứu PLATO.26
KẾT LUẬN
Việc xác định lợi ích của phối hợp aspirin – clopidogrel là một bước tiến quan trọng trong điều trị hội chứng mạch vành cấp. Tuy nhiên, do clopidogrel có một số hạn chế về mặt dược lý, các nhà nghiên cứu đã tìm cách cải tiến phác đồ thuốc kháng tiểu cầu được dùng trong nghiên cứu CURE và CLARITY-TIMI 28. Kết quả của những nỗ lực này là ba hướng tiếp cận mới. Tiếp cận thứ nhất là tăng gấp đôi liều nạp clopidogrel. Tiếp cận này cho phép giảm nguy cơ tử vong do nguyên nhân tim mạch, NMCT và đột quị ở bệnh nhân hội chứng mạch vành cấp được can thiệp mạch vành qua da nhưng không cải thiện tiên lượng của bệnh nhân được điều trị nội khoa bảo tồn. Cái giá phải trả khi tăng gấp đôi liều nạp clopidogrel là nguy cơ chảy máu nặng tăng. Tiếp cận thứ hai là chuyển sang dùng prasugrel. Prasugrel làm giảm nguy cơ tử vong do nguyên nhân tim mạch, NMCT không tử vong và đột quị không tử vong so với clopidogrel nhưng lại làm tăng nguy cơ chảy máu nặng, bao gồm chảy máu đe dọa tính mạng và chảy máu gây tử vong. Tiếp cận thứ ba là chuyển sang dùng ticagrelor, một thuốc ức chế P2Y12 không thuộc nhóm thienopyridine. So với hai tiếp cận trước, tiếp cận này có những ưu điểm sau: (1) giảm nguy cơ tử vong do nguyên nhân mạch máu, NMCT và đột quị cả ở bệnh nhân được lên kế hoạch điều trị xâm nhập lẫn ở bệnh nhân được lên kế hoạch điều trị nội khoa bảo tồn, (2) giảm tử vong do mọi nguyên nhân (điều không được ghi nhận với hai phương pháp tiếp cận trước), và (3) không tăng nguy cơ chảy máu nặng. Sự ức chế có hồi phục thụ thể P2Y12 của tiểu cầu bởi ticagrelor cũng là một ưu điểm quan trọng (trong nghiên cứu PLATO, tần suất chảy máu nặng liên quan với phẫu thuật bắc cầu mạch vành của hai nhóm tương đương nhau mặc dù ticagrelor được ngưng trước mổ trong thời gian ngắn hơn so với clopidogrel). Bên cạnh các ưu điểm vừa kể, ticagrelor cũng có một số nhược điểm thể hiện trong nghiên cứu PLATO (tăng nguy cơ chảy máu không liên quan với phẫu thuật bắc cầu mạch vành và tác dụng ngoại ý khó thở). Điều chúng ta hy vọng là những nghiên cứu đang được tiến hành sẽ giúp tìm ra một phác đồ điều trị kháng tiểu cầu tối ưu trong hội chứng mạch vành cấp, vừa giảm đến mức thấp nhất các biến cố tử vong do nguyên nhân tim mạch/NMCT/đột quị, vừa không tăng bất cứ loại chảy máu nặng nào cũng như không có tác dụng ngoại ý nào ảnh hưởng đến sự gắn kết với điều trị.