TÓM TẮT Ngừng tuần hoàn (NTH) là một cấp cứu hết sức khẩn cấp, có thể xảy ra bất kỳ nơi nào trên đường phố, trong bệnh viện, công trường, bãi biển, gia đình… Trong các nghiên cứu gần đây tỷ lệ bệnh nhân sống sót ra viện sau cấp cứu ngừng tuần hoàn chiếm khỏang 5%, riêng đối với NTH do rung thất tỉ lệ này 31%. Mục tiêu: Nhận xét một số đặc điểm của bệnh nhân NTH và các kiểu điện tim thường gặp Tìm hiểu một số nguyên nhân dẫn đến NTH và bước đầu đánh giá kết quả của cấp cứu NTH. Phương pháp nghiên cứu: Mô tả, hồi cứu kếst hợp tiến cứu. Kết quả nghiên cứu: NTH ngoại viện là cấp cứu gặp chủ yếu ở bệnh nhân lứa tuổi trung niên trở nên, nam gặp nhiều hơn nữ. Một tỷ lệ đáng kể bệnh nhân không có triệu chứng báo hiệu trước NTH. Các triệu chứng báo hiệu hay gặp là: Khó thở, rối loạn ý thức, đau ngực. Phần lớn các trường hợp NTH xảy ra tại nhà không có chứng kiến của nhân viên y tế. Trong các trường hợp NTH có người chứng kiến, tỷ lệ bệnh nhân được cấp cứu HSTP bởi người chứng kiến còn thấp. Hình ảnh điện tim tại thời điểm bệnh nhân vào cấp cứu chủ yếu là vô tâm thu. Kết luận: NTH nguyên nhân không do tim chiếm đa số các trường hợp. Các nguyên nhân thường gặp: Tai biến mạch não, và ngộ độc ma túy. Sau khi được cấp cứu, chỉ có một tỷ lệ thấp bệnh nhân được tái lập tuần hoàn. Nhưng chỉ có một tỷ lệ rất nhỏ bệnh nhân được điều trị ổn định ra viện. Từ khóa: Ngừng tuần hoàn. ABSTRACT CIRCULATORY ARREST EMERGENCY IN THANH NHAN HOSPITAL Đang Đuc Hoan2, To Van Hai1, Mai Manh Tam1,Pham Thi Tra Giang1 Background: Circulatory arrest is a very urgent emergency, can occur anywhere on the streets, in the hospital, the schools, the beach, at home… in the recent studies, the survival rate of patients with circulatory arrest accounts for about 5% particularly for circulatory arrest due to ventricular fibrillation rate is 31%. Objetive: Get a look at some of the patients’ characteristics and the types of ECG common. Learn some causes of circulatory arrest and preliminary evaluation results of giving first aid circulatory arrest. Methods: Description, research in progress. Results: The patients with circulatory arrest are mostly in middle – aged, men more than women. Most cases of circulatory arrest occur at home, no witness of the medical staff… A significant proportion of patients wthhout symptoms for shadwowing. These symptoms are common signs: Difficulty breathing, consciousness disorders, chest pain. The images ECG when the patients come the emergency department are mostly asystole. Conclusion: Circulatory arrest noncardiac causes is the majority of cases. The common causes: Stroke and drug poisoning after treatment, a low percentage of patient’s re-establish circulation. But only a very small percentage of patient were stable and discharged. Key Words: Circulatory arrest. 1. ĐẶT VẤN ĐỀ Ngừng tuần hoàn (NTH) hay cũng gọi là ngừng tim là một cấp cứu hết sức khẩn cấp, có thể xảy ra bất kỳ nơi nào trên đường phố, trong bệnh viện, công trường, bãi biển, gia đình… Xử trí cấp cứu NTH thường được gọi là Hồi sinh Tim - Phổi (HSTP – CPR: Cardio - Pulmonary Resuscitation). Tùy theo phương tiện cấp cứu được sử dụng và trình độ của người cấp cứu mà chia thành HSTP cơ bản (Basic Life Support – BLS) và HSTP cao cấp (Advanced Cardiac Life Support – ACLS). HSTP cơ bản khi những phương tiện cấp cứu chỉ có rất hạn chế hoặc chỉ được tiến hành bởi các nhân viên không chuyên và thường áp dụng ngay tại nơi xảy ra ngưng tuần hoàn hô hấp, trong khi HSTP cao cấp là một công việc phức tạp đũi hỏi cú đầy đủ phương tiện cấp cứu và thầy thuốc chuyên khoa, thường chỉ có thể tiến hành tại khoa Cấp cứu hoặc khoa Hồi Sức tích cực, khoa Gây mê hồi sức. Tại Mỹ trong các nghiên cứu gần đây tỷ lệ bệnh nhân sống sót ra viện sau cấp cứu ngừng tuần hoàn chiếm khỏang 5%, riêng đối với NTH do rung thất tỉ lệ này 31%(9). Tuy nhiên các bệnh nhân này ít nhiều để lại các di chứng đặt biệt là các di chứng về thần kinh. Tại Việt Nam theo nghiên cứu của Phùng Nam Lâm và cộng sự năm 2008 tại khoa cấp cứu Bệnh viện Bạch Mai tỷ lệ này là 0%. Kết quả này phản ánh phần nào tình hình cấp cứu ngừng tuần hoàn tại Việt Nam. Năm 2009 khoa Cấp cứu Bệnh Viện Thanh Nhàn thực hiện qui trình cấp cứu mới theo tiêu chuẩn Mỹ năm 2007, chưa có nghiên cứu nào về các bệnh nhân ngừng tuần hoàn được cấp cứu từ năm 2010 đến nay. Vì vậy chúng tôi tiến hành nghiên cứu đề tài này nhằm các mục tiêu sau: 1. Nhận xét một số đặc điểm của Bệnh nhân NTH và các kiểu điện tim thường gặp. 2. Tìm hiểu một số nguyên nhân NTH và bước đầu đánh giá kết quả của Cấp cứu NTH. 2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU 2.1. Đối tượng nghiên cứu - Tiêu chuẩn chọn: Tất cả các bệnh nhân NTH đến và được cấp cứu tại khoa cấp cứu bệnh viện Thanh Nhàn từ (1/2010-9/2012) lấy chẩn đoán lúc đến viện và khi ra viện hoặc tử vong. - Tiêu chuẩn loại trừ: Bệnh nhân không có thông tin bệnh án đầy đủ. 2.2. Phương pháp nghiên cứu - Nghiên cứu mô tả hồi cứu kết hợp tiến cứu. - Nội dung nghiên cứu: + Nghiên cứu một số đặc điểm Bệnh nhân NTH và các kiểu điện tim thường gặp. + Nghiên cứu nguyên nhân của NTH. + Đánh giá hiệu quả của cấp cứu NTH. - Phương tiện nghiên cứu Thu thập thông tin: Xây dựng mẫu bệnh án nghiên cứu và biểu mẫu thống kê. Thống nhất nội dung. - Phương pháp nghiên cứu với nhóm tiến cứu: + Hỏi bệnh và khám lâm sàng bệnh nhân ngừng tuần hoàn vào cấp cứu. + Chọn phác đồ cấp cứu phù hợp với tình trạng bệnh nhân, từng loại bất thường dựa trên điện tim. + Đánh giá bệnh nhân trong lúc cấp cứu, sự thay đổi điện tim, M, HA, hô hấp… trong quá trình cấp cứu. Nhận định kết quả sau quá trình cấp cứu. Các thông tin nghiên cứu được lấy từ bệnh án của khoa cấp cứu và bệnh án tại phòng KHTH của bệnh viện. - Phương tiện trợ giúp trong cấp cứu NTH: + Máy Monitor, máy Shock điện, Máy ghi điện tim, máy truyền dịch, bơm tiêm điện. + Các loại thuốc trong cấp cứu NTH: Adrenalin, Atropin, Aminodaron, Magie Sulfat,… Tổng hợp và xử lý số liệu theo phương pháp thống kê y học Epi Info 6.04 3. KẾT QUẢ NGHIÊN CỨU Trong thời gian 3 năm (tháng 01/2010 đến tháng 9/2012), chúng tôi thu được 118 bệnh án của bệnh nhân NTH vào khoa Cấp cứu. Bảng 1. BN NTH theo giới 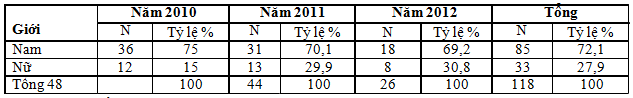
Nam chiếm 72,4 cao hơn nữ. Bảng 2. BN NTH theo tuổi 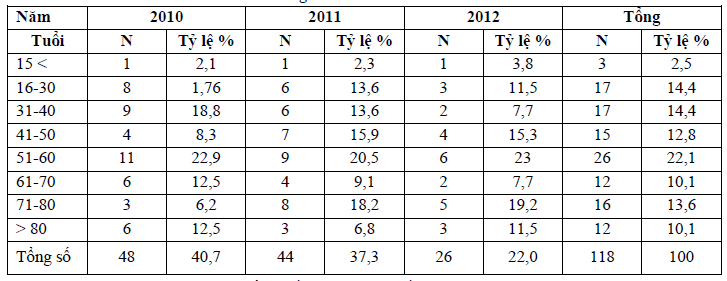
Tử vong ở nhóm 51 – 60 tuổi chiếm tỷ lệ cao nhất 20,8%. Bảng 3. Tỷ lệ BN NTH so với Tổng số BN đến cấp cứu 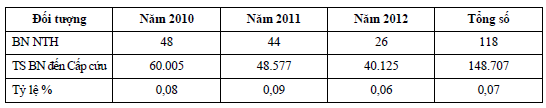
Năm 2011 Tỷ lệ BN NTH là cao nhất. Bảng 4. Triệu chứng trước NTH 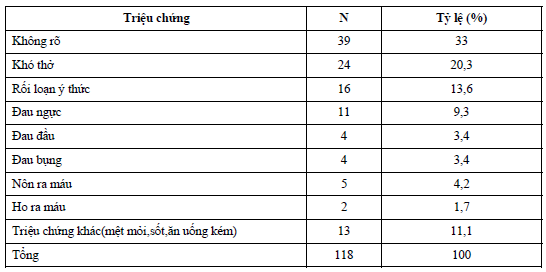
Bảng 5. Đặc điểm điện tim 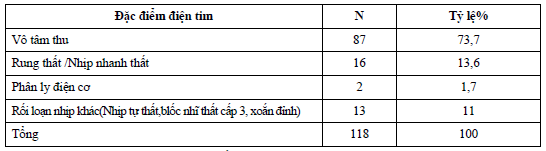
Hình ảnh điện tim ghi được chủ yếu là vô tâm thu (87 trường hợp,73,7%) Bảng 6. Nguyên nhân NTH 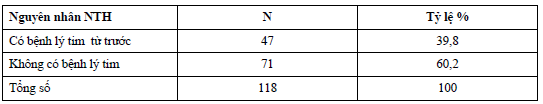
Đa số BN NTH vào khoa cấp cứu không có bệnh lý tim. Bảng 7. NTH Không do tim, qui theo các chương bệnh ICD 10 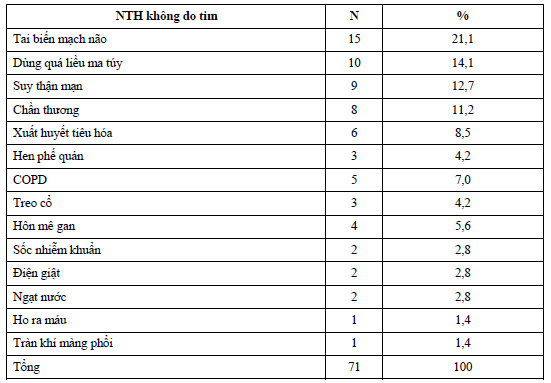
Bệnh lý TBMN(21,1%) là nguyên nhân thường gặp ở các BN NTH không do tim. Bảng 8. Nơi xảy ra NTH 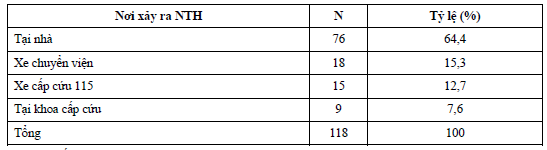
Đa số BN NTH xảy ra tại nhà. Bảng 9. Kết quả cấp cứu NTH 
Các BN NTH vào cấp cứu nhưng kết quả chủ yếu là Tim không đập trở lại. Bảng 10. Kết quả cấp cứu NTH theo năm 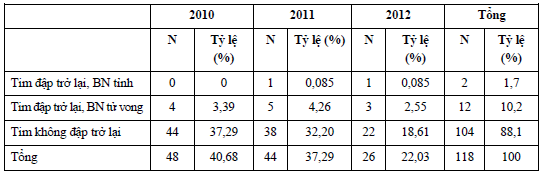
Tỷ lệ BN được cấp cứu NTH thành công tăng dần theo thời gian, kết quả có ý nghĩa thống kê với p<0,005. 4. BÀN LUẬN (1) Nhận xét một số đặc điểm của Bệnh nhân NTH và các kiểu điện tim thường gặp: Trong nghiên cứu của chúng tôi, bệnh nhân NTH gặp ở nam nhiều hơn nữ (72,4% so với 27,9%). Tuổi trung bình của nhóm bệnh nhân nghiên cứu là 4.052 kết quả này tương đương với kết quả của Phùng Nam Lâm (10) tỷ lệ nam là 70,4%. Đáng chú ý chúng tôi gặp 2,5% bệnh nhân < 15 tuổi (Bảng 2) có thể giải thích điều này theo chúng tôi vì khoa cấp cứu Bệnh viện Thanh Nhàn bao gồm cả cấp cứu Nhi. Khá nhiều bệnh nhân NTH mà không có triệu chứng gợi ý trước (33%). Đây là một trong những khó khăn cho công tác phát hiện và cấp cứu NTH. Các triệu chứng báo hiệu hay gặp lần lượt là: Khó thở (20,3%), rối loạn ý thức (13,6%), đau ngực (9,3%). Nghiên cứu của chúng tôi khác với nghiên cứu của Clark và cộng sự (3) tỷ lệ bệnh nhân đau ngực là 75,6%, giải thích cho điều này có lẽ là do cơ cấu bệnh tật của các nước phát triển chủ yếu nguyên nhân NTH là do bệnh lý NMCT và được theo dõi và điều trị tại nhà sát sao. NTH chủ yếu xảy ra tại nhà, chiếm tỉ lệ cao nhất 64,4%. NTH trên xe cấp cứu chuyển viện chiếm một tỉ lệ đáng kể 28% (15.3%-12,7%), chỉ đứng thứ 2 sau NTH tại nhà. Đây là một đặc điểm riêng trong nghiên cứu của chúng tôi so với các tác giả nước ngoài như Dirt Muller và cộng sự (4) tỷ lệ này chỉ chiếm 5%. Dựa vào giấy tờ chuyển viện và các ghi chép của Nhân viên Y tế trên xe cấp cứu 115, chúng tôi biết được là những bệnh nhân thường được gọi cấp cứu sau khi đã có dấu hiệu nặng hoặc đó có thời gian điều trị ở tuyến dưới, hoặc do nguyện vọng từ phía gia đình bệnh nhân, nên bệnh nhân được chuyển lên tuyến trên. NTH thường xất hiện trước khi kịp chuyển bệnh nhân đến bệnh viện tuyến trên. Đa số trường hợp NTH có người chứng kiến đều diễn ra trên các xe cấp cứu có Nhân viên y tế đi cùng, chiếm 35,6%. Trong số các trường hợp NTH được chứng kiến, mới có 40% người chứng kiến tiến hành HSTP cho bệnh nhân, còn lại 60% trường hợp người chứng kiến không tiến hành HSTP chỉ cố gắng nhanh chóng chuyển bệnh nhân đến bệnh viện. Trong hoàn cảnh ngoài bệnh viện, việc đánh giá xem một nạn nhân bất tỉnh có đang thở bình thường hay không là một khó khăn đối với người chứng kiến, cho dù họlà nhân viên y tế. Nhiều trường hợp bệnh nhân thở ngáp hoặc bệnh nhân nằm im không thở nhưng người chứng kiến tưởng nhầm là bệnh nhân vẫn đang thở bình thường hoặc đang ngủ, và do đó không tiến hành HSTP. Trong khi đó, theo Clark và cộng sự (3) hiện tượng thở ngáp có thể xuất hiện tới 40% trường hợp NTH [3]. Hình ảnh điện tim là vô tâm thu chiếm tỷ lệ cao nhất 73,7%. Nghiên cứu của chúng tôi tương đương với nghiên cứu của Phùng Nam Lâm và cộng sự (10) tỷ lệ này là 74%. Rung thất/nhịp nhanh thất đứng thứ 2 (13,6%). Hai bệnh nhân chúng tôi cấp cứu thành công (được điều trị ổn định ra viện) đều là biểu hiện rung thất trên điện tim và được đánh sốc điện kịp thời điều này cũng phù hợp với nghiên cứu của Safranek và cộng sự (7) tỷ lệ bệnh nhân NTH có rung thất cấp cứu kịp thời thành công đến 35%. Tỷ lệ vô tâm thu của chúng tôi cao hơn, trong khi tỷ lệ rung thất/nhịp nhanh thất thấp hơn so với các tác giả Mickey S. Eisenberg (5) tỷ lệ này là 64%... Có thể nói, vô tâm thu chiếm phần lớn rối loạn nhịp tim là một khó khăn trong cấp cứu bệnh nhân NTH ngoại viện khi đưa vào khoa cấp cứu, và khi đó khả năng hồi sức thành công là rất hiếm Larsen MP và cộng sự (6) tỷ lệ thành công chưa đến 0,5%. Trên thế giới hiện nay, loại rối loạn nhịp tim được xác định bằng các thiết bị cầm tay, ghi ngay tại hiện trường khi nhân viên cấp cứu tiếp cận được bệnh nhân. Trong nghiên cứu của chúng tôi, không có bệnh nhân nào xác định được loại rối loạn nhịp tim trước khi đến với chúng tôi tại khoa cấp cứu. Do đó, đối với trường hợp NTH cần sốc điện (rung thất hoặc nhịp nhanh thất vô mạch), thay vì cần phải được sốc điện càng sớm càng tốt ngay tại hiện trường, bệnh nhân vẫn phải chờ cho đến khi được vận chuyển đến cơ sở y tế có khả năng xác định được loại rối loạn nhịp tim, và có máy sốc điện. (2) Nguyên nhân dẫn đến NTH và bước đầu đánh giá kết quả của Cấp cứu NTH Trên lâm sàng NTH hướng tới nguyên nhân không do tim (60,2%) chiếm tỉ lệ cao hơn NTH nguyên nhân do tim(39,8%). Tai biến hay gặp nhất trong nhóm nguyên nhân NTH không do tim.. Kết quả của chúng tôi khác J. Engdahl. M.Kuisma (2): NTH không do tim chiếm tỉ lệ thấp hơn, dao động từ 25% đến 35%, trong đó chấn thương hay gặp nhất. Chúng tôi gặp một tỷ lệ bệnh nhân NTH do ngộ độc ma túy, giải thích cho điều này theo chúng tôi có thể do vị trí địa lý của bệnh viện Thanh Nhàn. Chẩn đoán phân loại nguyên nhân chỉ dựa vào bệnh cảnh lâm sàng nên không tránh được bỏ sót, do đó nên dựa vào kết quả giải phẫu bệnh nếu có. Trong điều kiện thực tế ở Việt Nam, đa số bệnh nhân sau khi tử vong được người nhà xin không mổ tử thi, không làm giải phẫu bệnh. Trong nghiên cứu của chúng tôi chỉ có 02 bệnh nhân sống sót cho đến khi ra viện và đều là những trường hợp NTH xảy ra ngay tại khoa Cấp cứu và có sự chứng kiến cũng như tiến hành kịp thời của nhân viên y tế tại khoa Cấp cứu. Đa số các trường hợp NTH không phục hồi (88,1 %). 10,2% trường hợp tim đập trở lại nhưng bệnh nhân hôn mê sâu được đưa và khoa HSTC nhưng sau đó tử vong hoặc gia đình xin về vì tình trạng bệnh nặng. Theo Safranek DJ(7) tỷ lệ sống sót dến khi ra viện là 1,5%; theo Grubb NR(8)là 0,7%. Nhìn chung tỷ lệ sống sót của NTH ở các trung tâm cấp cứu trên thế giới chưa vượt quá 5%. Số lượt người tham gia cấp cứu NTH có đủ kỹ năng cần thiết là rất ít, bên cạnh đó thuốc và các trang thiết bị máy móc phục vụ cho cấp cứu NTH không có hoặc thiếu. 5. KẾT LUẬN (1) Đặc điểm của BN NTH và các kiểu điện tim thường gặp: -.NTH ngoại viện là cấp cứu gặp chủ yếu ở bệnh nhân lứa tuổi trung niên trở nên, nam gặp nhiều hơn nữ. - Không có triệu chứng báo hiệu trước khi NTH chiêm 33%. - Các triệu chứng báo hiệu trước khi NTH hay gặp là: Khó thở, rối loạn ý thức, đau ngực. - Phần lớn các trường hợp NTH xảy ra tại nhà không có chứng kiến của nhân viên y tế. - Trong các trường hợp NTH có người chứng kiến, tỷ lệ bệnh nhân được cấp cứu HSTP bởi người chứng kiến còn thấp. Hình ảnh điện tim tại thời điểm bệnh nhân vào cấp cứu chủ yếu là vô tâm thu. (2) Nguyên nhân NTH và kết quả Cấp cứu NTH: - Nguyên nhân NTH không do tim chiếm đa số các trường hợp. Các nguyên nhân thường gặp: Tai biến mạch não, và ngộ độc ma túy.Sau khi được cấp cứu. - Kết quả cấp cứu NTH: Chỉ có một tỷ lệ thấp bệnh nhân được tái lập tuần hoàn. Nhưng chỉ có một tỷ lệ rất nhỏ bệnh nhân được điều trị ổn định ra viện. 6. KIẾN NGHỊ - Thường xuyên cấp nhật các kiến thức về cấp cứu NTH cho các cán bộ y tế. Tổ chức các kíp cấp cứu NTH chuyên nghiệp tại khoa cấp cứu. - Đưa ra một số yếu cầu tối thiểu về trang bị và thuốc cho cấp cứu NTH trên xe cấp cứu cũng như tại phòng cấp cứu tại các cơ sở y tế. TÀI LIỆU THAM KHẢO 1.Cardiac Arrest and Cardiopulmonany Resucitation Outcome Reports: Update and Simplification of the Utstein Templates for Resuscitation Registries:A Statement for Healthcare Professionls From a task force of the International Liaison Committee on Resuscitation.(2004) Circulation,110,p.3385-3397. 2. M.Kiusma, A. Alaspoo (1997).Out-of-hospital cardiac arrest of non-cardiac orgin. Eur Heart J, 18,p. 1122-1128. 3. Clark JJ, Larsen MP, Culley LL, Graves JR, Eisenberg MS (1992). Incidence of agonal respirations in sudden cardiac arrest. Ann Emerg Med, 2, p. 1464-1467. 4. Dirk Muller, Rahul Agrawal, Hans-Richard Arntz (2006). How sudden is sudden cardiac death?.Circulation, 114,p. 1146-1150. 5. Mickey S. Eisenberg, Terry J. Mengert (2001). Cardiac resucitation. N Engl J Med, Vol. 433, No. 17,p. 1304-1313. 6. Larsen MP, Eisenberg MS, Cummins RO, Hallstrom AP (1993). Prediting survival from out-of-hospital cardiac arrest: a graphic model. Ann Emerg Med, 22,p. 1652-1658. 7. Safranek DJ, Eisenberg MS, Larsen MP (1992). The epidemiology of cardiac arrest. Lancet, 346, p. 417-421. 8. Grubb NR, Elton RA,Fox KAA (1995). IN-hospital mortality affter out-of-hospital cardiac arrest. 9. PhilipJPodrid,MDMortonFArnsdorf,MD,MACC JieCheng,MD,PhD,FACC(2007). Outcome of sudden cardiac arrest. Uptodate. 10. Phùng Nam Lâm, Vũ Quang Ngọc, Đỗ Trọng Nam (2008) “Nhận xét một số yếu tố ảnh hưởng tới hiệu quả cấp cứu NTH”, Tạp chí Y học lâm sàng Bệnh viện Bạch Mai số 1128, trang 207-213. 11. Tô Văn Hải, Vũ Văn Giang, Đặng Đức Hoàn (2010) Nhận xét các Bệnh nhân tử vong trước khi vào khoa Cấp cứu Bệnh viện Thanh Nhàn trong 3 năm; Tạp chí Y học thực hành số 10/2010, trang 8-16. |