TÓM TẮT
Mục tiêu: Mối liên quan giữa nồng độ acid uric huyết thanh với hội chứng chuyển hóa và tăng huyết áp ngày càng được quan tâm, do đó chúng tôi tiến hành đề tài này nhằm mục tiêu sau: Khảo sát nồng độ acid uric huyết thanh ở bệnh nhân có hội chứng chuyển hóa có và không có tăng huyết áp.
Đối tượng và phương pháp nghiên cứu: 305 bệnh nhân tuổi trung bình 59,45±10,54 có hội chứng chuyển hóa theo tiêu chuẩn IDF-2006 được chia làm 2 nhóm có và không có tăng huyết áp. Nghiên cứu thực hiện tại bệnh viện tỉnh Phú yên.
Kết quả: Nồng độ AU nhóm bệnh có tăng huyết áp cao hơn không có tăng huyết áp (367,82±113,53 so với 273,17±91,1 p<0,001); tỷ lệ bệnh nhân tăng AU trong nhóm bệnh có tăng huyết áp là 27.56% so với nhóm không có tăng huyết áp tỷ lệ này là 1.64%.
Kết luận: Có sự khác biệt về nồng độ AU ở bệnh nhân bị mắc hội chứng chuyển hóa có và không có tăng huyết áp.
Từ khóa: Acid uric, Tăng huyết áp.
ABSTRACT
SERUM URIC ACID LEVELS IN METABOLIC SYNDROME WITH AND WITHOUT HYPERTENSION
Nguyen Van Hoang1, Nguyen Anh Vu2
Background: Relationship between serum uric acid levels with metabolic syndrome and hypertension are increasingly interested, so the aim of this study: Survey of serum uric acid levels in patients with metabolic syndrome with and without hypertension.
Subjects and Method: 305 patients with an average age of 59.45 ± 10.54 had the metabolic syndrome according to IDF-2006 is divided into 2 groups with and without hypertension. Research conducted at the Phu Yen hospital.
Results: The concentration AU in patients with high blood pressure is higher in patients without high blood pressure (367.82 ± 113.53 versus 273.17 ± 91.1, p <0.001). The rate of hypertension patients with high serum uric acid levels was 27.5 6% vs 1,64% in group without hypertension.
Conclusion: There are differences in the concentration of AU in patients with metabolic syndrome with and without hypertension.
Keywords: Uric acid, hypertension.
1. ĐẶT VẤN ĐỀ
Đã có nhiều công trình nghiên cứu về mối liên quan giữa acid uric với bệnh tăng huyết áp, đái tháo đường, bệnh thận, béo phì [1], [2]…, nhưng mối liên quan giữa nồng độ acid uric huyết thanh với hội chứng chuyển hóa ở bệnh nhân trên 40 tuổi ít được các tác giả đề cập, do đó chúng tôi tiến hành đề tài “Nghiên cứu nồng độ acid uric huyết thanh ở bệnh nhân trên 40 tuổi kèm hội chứng chuyển hóa, có và không có tăng huyết áp” nhằm mục tiêu sau: Khảo sát nồng độ acid uric huyết thanh ở bệnh nhân có hội chứng chuyển hóa trên 40 tuổi, có và không có tăng huyết áp.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
- Tiêu chuẩn chọn bệnh: Tất cả những bệnh nhân > 40 tuổi, đến khám và điều trị tại Bệnh viện đa khoa tỉnh Phú Yên, từ tháng 5/2012 đến tháng 5/2013 đủ tiêu chuẩn chẩn đoán HCCH theo IDF-2006 đưa vào nghiên cứu. Có 305 bệnh nhân tham gia nghiên cứu đáp ứng tiêu chuẩn chọn bệnh.
Tiêu chuẩn chẩn đoán tăng SUA
Tăng AU máu khi: Nam ≥ 70mg/l (420 micromol/l) Nữ ≥ 60mg/l (360 micromol/l)
- Tiêu chuẩn loại trừ: Đợt gút cấp, những bệnh nhân có bụng báng, phù toàn thân, bệnh lý nhiễm khuẩn, bệnh cấp tính nặng, nghiện rượu, các bệnh hệ thống, suy giáp, cường giáp, đang sử dụng thuốc gây rối loạn AU (thuốc điều trị ung thư, Salicylate, lợi tiểu, Ethambutol, Pyrazinamid, corticoid, Allopurinol).
3. PHƯƠNG PHÁP NGHIÊN CỨU
Thiết kế nghiên cứu: Mô tả cắt ngang.
4. KẾT QUẢ
ĐẶC ĐIỂM CHUNG CỦA ĐỐI TƯỢNG NGHIÊN CỨU
Bảng 1. Phân bố đối tượng nghiên cứu theo tuổi và giới
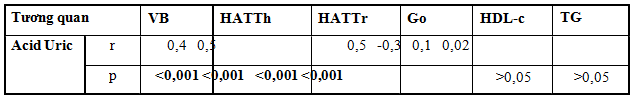
Bảng 2. Số thành tố cấu thành nên HCCH

Bảng 3. Trị trung bình các thành tố HCCH giữa nhóm có và không có THA

4.2. Khảo sát nồng độ acid uric huyết thanh ở bệnh nhân hội chứng chuyển hóa trên 40 tuổi có và không có tha
Bảng 4. Phân bố tỷ lệ tăng SUA theo giới

Bảng 5. Tỷ lệ và NĐTB SUA ở bệnh nhân có và không có THA
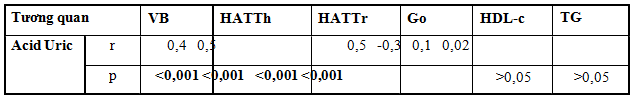
Bảng 6. NĐTB SUA ở nhóm có và không có THA theo giới

Bảng 7. Nồng độ SUA ở bệnh nhân THA có và không có tăng acid uric

5. BÀN LUẬN
5.1. Đặc điểm chung
5.1.1. Về tuổi
Nghiên cứu của chúng tôi chọn đối tượng >40 tuổi, tuổi trung bình 59,45±10,54, tỷ lệ HCCH gặp ở nữ 57,7% cao hơn nam 42,3%. Nhưng tỷ lệ HCCH ở nam <60 tuổi cao hơn nam ≥ 60 tuổi trong khi đó tỷ lệ HCCH ở nữ <60 tuổi thấp hơn ở nữ ≥ 60 tuổi, không có sự khác biệt có ý nghĩa thống kê, p>0,05.
Các nghiên cứu trên cộng đồng cũng đưa ra nhận xét HCCH ảnh hưởng 20-30% dân số ở tuổi trung niên, có xu hướng gia tăng theo tuổi, nữ giới cao hơn nam giới và nhóm tuổi ≥60 tuổi có tỷ lệ cao nhất [1], [4].
5.1.2. Về giới
Khi khảo sát HCCH theo giới, chúng tôi nhận thấy tỷ lệ HCCH ở nữ chiếm 57,7% cao hơn nam giới chiếm 42,3% có ý nghĩa thống kê (p = 0,08). (Biểu đồ 3.1). Kết quả nghiên cứu của chúng tôi phù hợp với kết quả của nhiều nghiên cứu trên các đối tượng THA, bệnh mạch vành, ĐTĐ đều cho rằng tỷ lệ HCCH ở nữ cao hơn nam. Nghiên cứu HCCH ở bệnh nhân bệnh động mạch vành ghi nhận tần suất HCCH ở nữ giới cao hơn nam giới. Trong một nghiên cứu tại Mỹ của Ford và cs cũng cho thấy tỷ lệ HCCH theo IDF ở nữ 60,1%, nam là 39,9% (p < 0,05) [11]. Ở phụ nữ, tình trạng mãn kinh có liên quan với những thay đổi sự phân bố mỡ trong cơ thể từ dạng béo phần thấp (hình quả lê) sang dạng BP thể bụng (béo kiểu nam, hình quả táo). Điều này hoàn toàn phù hợp với nhiều nghiên cứu trong nước và trên thế giới đã chứng minh, người phụ nữ phải đối mặt với nguy cơ mắc bệnh lý tim mạch nhiều hơn nhất là sau tuổi mãn kinh. Mãn kinh làm tăng nguy cơ mắc HCCH lên 60% sau khi đã điều chỉnh theo tuổi, BMI, hoạt động thể lực.
5.2. Về đặc điểm của HCCH
5.2.1. Về số yếu tố cấu thành nên HCCH
Trong nghiên cứu của chúng tôi, các yếu tố cấu thành nên HCCH thì 3 yếu tố chiếm tỷ lệ cao nhất 44,26%, 4 yếu tố có 41,31%, 5 yếu tố có 14,43%. Cách chọn mẫu và chọn tiêu chuẩn chẩn đoán HCCH có thể tác động tới các tỷ lệ này.
Về tỷ lệ từng thành phần trong HCCH:
- Nghiên cứu của chúng tôi, sau vòng bụng (100%), tăng TG hay gặp nhất chiếm 82,62%, tăng đường máu chiếm 73%, THA chiếm 67,21%.
- Theo Trần Thừa Nguyên, Trần Hữu Dàng (2008) [5], tỷ lệ HCCH (theo tiêu chuẩn IDF 2006) ở người > 60 tuổi là 38,96%. Các dấu hiệu thường gặp nhất là tăng vòng bụng (100%), THA (77,78%), giảm HDL-c (75,56%).
- Trần Văn Huy và cs (2005) [3], tỷ lệ HCCH trong cộng đồng dân cư Khánh Hòa là có sự khác biệt ở thành thị 17,9%, nông thôn 11,6%, miền núi 5%. HCCH tăng theo tuổi, nữ mắc bệnh cao hơn nam, tỷ lệ HDL-c thấp chiếm 37% và vòng bụng có tỷ lệ thấp nhất 4%.
- Salminen và cs [13] cho thấy tỷ lệ VB chiếm 59,3%, tăng TG chiếm 75%, giảm HDL-c là 68,9%, THA chiếm 85,4%, tăng đường máu chiếm 69,8%.
- Tỷ lệ mắc HCCH hiện nay khá cao vào khỏang 50-75 triệu người. HCCH xảy ra ở 5% người có thể trọng bình thường, 22% người thừa cân, 60% người bị BP.
- Nghiên cứu của chúng tôi áp dụng tiêu chuẩn chẩn đoán HCCH của IDF năm 2006, tiêu chuẩn này bắt buộc phải có tăng vòng bụng, và ngưỡng glucose lúc đói (G0≥ 100mg (5,6 mmol/l) nên kết quả có thay đổi tỷ lệ so với các tiêu chuẩn khác.
3.2.2. Về nồng độ SUA (SUA) ở đối tượng nghiên cứu
Kết quả nghiên cứu của chúng tôi cho thấy tỷ lệ tăng nồng độ SUA ở bệnh nhân HCCH chiếm 29,18%, nam cao hơn nữ (15,41% so với 13.77%). NĐTB SUA ở nam 391,65±110,42µmol/l cao hơn nữ 296,57± 101,97µmol/l, sự khác biệt có ý nghĩa thống kê, p<0,05.
Trần văn Trung và cs [7], khi khảo sát 97 bệnh nhân ĐTĐ 2 thấy tỷ lệ tăng SUA nam/nữ lần lượt là 30,93% và 19,59% và NĐTB SUA nam/nữ lần lượt là 435,103,21µmol/l/ 346,42±2464,64µmol/l.
Chen LY và cs, khi khảo sát 1.468 nam/906 nữ, thấy tỷ lệ tăng SUA: Nam 19,07%, và nữ 3,42% [9].
Theo Conen và cs [10] khi nghiên cứu 1.011 đối tượng tuổi từ 25-64 tuổi. Tỷ lệ tăng SUA ở nam giới là 35,2% và nữ là 8,7%.
Theo Châu Ngọc Hoa và cs, khảo sát nồng độ SUA ở 736 bệnh nhân (375 bệnh nhân THA và 361 người không THA). Ở người không THA tần suất tăng AUlà 18%. Ở bệnh nhân THA.Tần suất tăng AU là 63%. Nồng độ SUA thay đổi theo giới, nam cao hơn nữ, trị số lần lượt là 401±62.4 mmol/L so với 384±59.5 mmol/L với p < 0,001 [3].
Các nghiên cứu trên được thực hiện trên nhiều đối ttượng khác nhau nên kết quả tỷ lệ mắc tăng SUA và NĐTB của SUA khác nhau và khác với kết quả nghiên cứu của tôi. Tuy nhiên tất cả các nghiên cứu trên đều có điểm tương đồng đó là tỷ lệ tăng và NĐTB SUA ở nam giới cao hơn nữ giới. Điều này được cho là do thói quen ăn uống, nội tiết.
5.2.3. Về nồng độ SUA ở bệnh nhân HCCH có và không có THA
- Kết quả nghiên cứu cho thấy trong số 89 bệnh nhân tăng SUA: Có 84 (27,56%) người THA và 5 (1,64%) người không THA.
NĐTB SUA nhóm THA cao hơn nhóm không THA (367,82±113,53µmol/l so với 273,17±91,1µmol/l), nam cao hơn nữ (391,65±110,42µmol/l so với 296,57±101,97µmol/l) sự khác biệt này có ý nghĩa thống kê, với p < 0,0001. Theo Châu Ngọc Hoa và cs, khảo sát nồng độ SUA ở 736 bệnh nhân (375 bệnh nhân THA và 361 người không THA). NĐTB SUA ở người không THA là 301.1±56.7mmol/L. Tần suất tăng AU là 18%. NĐTB SUA ở bệnh nhân THA là 394.1±72.2mmol/L.Tần suất tăng AU là 63%. Nồng độ SUA thay đổi theo giới, nam cao hơn nữ, trị số lần lượt là 401±62.4 mmol/L so với 384±59.5 mmol/L với p < 0,001 [9]. Kết quả này cho thấy NĐTB ở cả 2 nhóm THA và không THA đều cao hơn so với kết quả của chúng tôi. Khảo sát nồng độ SUA trên các đối tượng THA nghiên cứu chúng tôi cho thấy NĐTB SUA ở nam cao hơn nữ (424,47 ±103,85µmol/l so với 321,70±99,66µmol/l) sự khác biệt có ý nghĩa thống kê, p < 0,001. Kết quả này tương đồng với một số nghiên cứu khác về NĐTB của SUA ở bệnh nhân THA, nam cao hơn nữ.
Nghiên cứu của Nguyễn Thị Thúy Hằng trên 82 bệnh nhân THA nguyên phát cho thấy nồng độ SUA trung bình nam/nữ lần lượt là 404,7±27,3µmol/l, và 330±48µmol/l [8]. Theo Nguyễn Đức Công và cs, nghiên cứu mối liên quan giữa nồng độ AU với HA trên 43 bệnh nhân THA nguyên phát, kết quả cho thấy nồng độ SUA trung bình nam/nữ lần lượt là 389,7±88,7µmol/l, và 385,5±74,4µmol/l [8].
Các nghiên cứu này có kết quả tương đồng với kết quả chúng tôi. Một điểm chung nhất ở bệnh nhân THA, nông độ trung bình SUA nam cao hơn nữ.
Khi khảo sát nồng độ SUA theo phân độ THA (bảng 7), NĐTB SUA từ mức HA tối ưu đến THA độ 3 tương ứng như sau: 269,35± 109,8452µmol/l/274,31±85,52µmol/l/279,43± 63,77µmol/l /348,6 ±88,24µmol/l/421,80± 109,15µmol/l/462,32 ±145,90µmol/l, sự khác biệt có ý nghĩa thống kê, p < 0,001. Kết quả này tương đồng với các nghiên cứu khác như của Nguyễn Thị Thúy Hằng [7], nồng độ SUA tương ứng THA độ 1,2, 3 là 355,0±41,3µmol/l/372,6 ±36,7µmol/l / 437,9 ± 54,3µmol/l p<0,05).
- Khi khảo sát về mối liên quan giữa thời gian bị THA với nồng độ SUA, kết quả nghiên cứu cho thấy có 35,12% phát hiện THA lần đầu, 32,68% mắc bệnh < 5 năm, và 32,35% > 5 năm, tương ứng nồng độ SUA trung bình lần lượt là 292,9 ± 66,07µmol/l / 376,57 ± 84,02µmol/l / 440,67± 129,73µmol/l, sự khác biệt có ý nghĩa thống kê.
Nghiên cứu của Nguyễn Thị Thúy Hằng trên 82 bệnh nhân THA nguyên phát cho thấy có sự tương quan thuận giữa nồng độ tăng SUA với thời gian phát hiện THA, phát hiện lần đầu 15,6%, < 3 năm: 26,82%, 3 – 5 năm: 24,39%, > 5 năm: 32,92%, tương ứng với NĐTB của SUA lần lượt là: 363,2±63,3µmol/l/380,1±55,6µmol/l/385,0±53,9µmol/l/391,4±41,9µmol/l, sự khác biệt có ý nghĩa thống kê p<0,05 [8]. Kết quả này cho thấy tuy không tương đương nhau về nồng độ, nhưng có cùng nhận xét là thời gian bị THA càng lâu thì nồng độ SUA càng tăng.
Nhìn chung kết quả nghiên cứu của chúng tôi về mối liên quan giữa SUA và huyết áp có một số kết quả tương đồng so với các tác giả khác đó là nồng độ SUA ở nam cao hơn nữ, kể cả trên đối tương THA - người THA cao hơn người có huyết áp bình thường - thời gian mắc bệnh càng lâu, trị số HA càng cao thì nồng độ SUA càng tăng.
Trên thế giới có nhiều nghiên cứu đã chứng minh rằng bệnh nhân THA có tăng AU có nguy cơ bệnh mạch vành, bệnh mạch não gấp 3-5 lần so với không tăng acid uric. Tăng SUA được quan sát thấy ở 25-60% bệnh nhân THA không điều trị và gần 90% ở người cao tuổi THA. Điều trị giảm AU bằng nhóm ức chế xanthin có tác dụng hạ huyết áp. Tăng SUA sẽ tiên đoán làm tăng nguy cơ tử vong ở bệnh nhân suy tim, bệnh động mạch vành và đái tháo đường. Bệnh nhân bệnh mạch vành tăng AU có nguy cơ tử vong tăng gấp 5 lần. Với mỗi mức tăng 1mg/dl AU tương ứng với tăng 26% tử vong. Ở bệnh nhân đái tháo đường tip 2 có tăng acid uric, tần suất đột quỵ và tử vong chung cũng như tử vong do đột quỵ đều gia tăng.
Krishnan trong thử nghiệm can thiệp nhiều yếu tố nguy cơ (Multiple Risk Factor Intervention Trial) ở 3073 nam giới không bị hội chứng chuyển hóa và tăng huyết áp, tuổi từ 35- 57 được theo dõi trung bình 6 năm. Kết quả cho thấy nam giới có huyết áp bình thường mà nồng độ acid uric huyết thanh lúc đầu cao thì có nguy cơ bị tăng huyết áp trên 80% (tỷ suất chênh OR: 1,81; khỏang tin cậy (CI) 95%: 1,59-2,07) so với người có nồng độ acid uric huyết thanh bình thường. Cứ tăng mỗi một đơn vị AU huyết thanh thì tăng 9% nguy cơ mắc tăng huyết áp (tỷ suất chênh OR: 1,09; khỏang tin cậy 95%: 1,02-1,17) [12].
Kết luận: Nồng độ AU ở nhóm bệnh hội chứng chuyển hóa có tăng huyết áp cao hơn nhóm không có tăng huyết áp. Mặt khác nồng độ AU tăng theo độ tăng huyết áp.
TÀI LIỆU THAM KHẢO
1. Lý Lan Chi, Ngô Văn Truyền (2009), “Nồng độ acid uric huyết thanh với Lipid máu trên bệnh nhân tăng huyết áp nguyên phát”, Tạp chí y học thực hành, (682 + 683), tr. 391-394.
2. Nguyễn Đức Công, Nguyễn Cảnh Toàn (2006), “Mối liên quan giữa nồng độ AU huyết với huyết áp ở bệnh nhân tăng huyết áp nguyên phát”, Tạp chí Tim mạch học Việt nam, (43), tr. 56-60.
3. Châu Ngọc Hoa, Lê Hòai Nam (2009), “Khảo sát nồng độ acid uric huyết thanh ở bệnh nhân tăng huyết áp và người bình thường”, Y học TP. Hồ Chí Minh, (13), tr. 1 – 7.
4. Trần Văn Huy, Trương Tấn Minh (2005), “Nghiên cứu hội chứng chuyển hóa ở người lớn, Khánh hòa, Việt Nam. Những tiêu chuẩn nào phù hợp với người Việt Nam Châu Á”. Tạp chí tim mạch học Việt Nam,(40), tr. 9 – 22.
5. Huỳnh Văn Minh, Đoàn Phước Thuộc và cs (2008), “Nghiên cứu đặc điểm dịch tễ hội chứng chuyển hóa trên nhân dân Thừa thiên Huế và trên những đối tượng có nguy cơ cao”, Tạp chí Y Học thực hành, (616-617), tr. 643-648.
6. Trần Thừa Nguyên, Trần Hữu Dàng, Trần Trung Thông và cs (2006), “Nghiên cứu hội chứng chuyển hóa ở người béo phì với BMI ≥ 23”, Tạp chí Y học thực hành, (548), tr. 412-418.
7. Trần Văn Trung, Huỳnh Thị Dung, Nguyễn Hồng Hà và cs (2009), “Nghiên cứu nồng độ acid uric huyết thanh ở bệnh nhân đái tháo đường type 2 tại khoa Nội A BVĐK Tỉnh Bình Định”, Tạp chí nội khoa, (1), tr 409-417.
8. Nguyễn Thị Thúy Hằng (2011), “Nghiên cứu nồng độ acid uric huyết thanh trên bệnh nhân tăng huyết áp nguyên phát”, Tạp chí Y Dược học, (02), tr 77- 84.
9. Chen LY, Zhu WH, Chen ZW, Dai HL et al (2007): “Relationship between hyperuricemia and metabolic syndrome”. J Zhejiang Univ Sci 8, pp.593-8.
10. Conen D, Wietlisbach V, Bovet P, et al (2004): Prevalence of hyperuricemia and relation of serum uric acid with cardiovascular risk factors in a developing country. BMC Public Health 4: 9.
11. Ford ES, et al (2008), “Prevalence of the Metabolic Syndrome Among U.S. Adolescents Using the Definition From the International Diabetes Federation”, Diabetes Care, 31, pp.587–589.
12. Krishnan E, et al (2007), “Hyperuricemia and Incidence of Hypertension Among Men Without Metabolic Syndrome”, BMJ, 49(2), pp.298-303.
13. Salminen M, Kuoppama¨ M, Vahlberg T, et al (2011), “Metabolic syndrome and vascular risk: a 9-year follow-up among the aged in Finland”, Acta diabetol, 48(2), pp.157-165.