Tóm tắt:
1)Mục tiêu: Xây dựng quy trình và ứng dụng kỹ thuật đo FFR trong chẩn đoán và can thiệp các bệnh nhân động mạch vành.
2) Đối tượng và phương pháp nghiên cứu: 109 bệnh nhân với 147 tổn thương hẹp vừa động mạch vành được tiến hành nghiên cứu trong khoảng thời gian 24 tháng. Phương pháp nghiên cứu: Nghiên cứu thuần tập tiến cứu theo trình tự thời gian.
3) Kết quả nghiên cứu và bàn luận: Giá trị FFR trung bình của 147 vị trí tổn thương ĐMV là 0,85±0,11. Giá trị FFR thấp nhất là 0,30, cao nhất là 0,99. Tỉ lệ hẹp ĐMV có ảnh hưởng huyết động là 23,8%, tỉ lệ hẹp ĐMV không ảnh hưởng đến huyết động là 76,2%. Chiều dài tổn thương ĐMV là thông số có tương quan với FFR chặt chẽ nhất, với |r|=0,64. FFR đã giúp giảm 16,2% số ca can thiệp ĐMV không cần thiết. Trong thời gian theo dõi 6 tháng, tỉ lệ tử vong của nhóm bệnh nhân nghiên cứu là là 0%, tỉ lệ NMCT là 1,8%, tỉ lệ tái nhập viện vì đau ngực là 15,6%, tỉ lệ phải tái thông mạch đích là 4,6%.
4) Kết luận: Chỉ định điều trị tổn thương ĐMV dựa trên sự phối hợp giữa kết quả chụp ĐMV và đo FFR đã cải thiện triệu chứng cơ năng cho người bệnh, với tỉ lệ biến cố tim mạch thấp trong thời gian theo dõi 6 tháng.
Abstract
1) OBJECTIVE: To demonstrate and apply FFR technique in diagnosis and treatment of coronary intervention patients.
2) METHODS: 147 moderate coronary lesions in 109 patients were analysed during 24 months with a prospective cohort study.
3) RESULTS AND DISCUSSION:Mean FFR was 0,85±0,11, minimum FFR was 0,3, maximum FFR was 0,99. 23,8% coronary lesions were significant and 76,2 % was non-significant. Length of coronary lesion has the closest correlation to FFR, |r|=0,64. FFR helps to reduce 16,2% unnecessary coronary stenting cases. During the follow-up of 6 months, the rate of death, acute-MI, re-admission and revascularization were 0%, 1,8%, 15,6% and 4,6% relatively
4) CONCLUSIONS: Indication to treat coronary lesions based on the combination between coronary angiogram and FFR helps improving patients’ clinical status and outcomes, the incidents of cardiovascular events are relatively low during the 6 months of follow-up.
TỔNG QUAN
Phân số dự trữ dòng chảy vành (Fractional Flow Reserve, viết tắt: FFR) là một thông số giúp đánh giá chính xác chức năng tưới máu dòng chảy của ĐMV. FFR được định nghĩa là tỉ số giữa lưu lượng tối đa cấp máu cho cơ tim của ĐMV bị hẹp so với lưu lượng tối đa của động mạch đó khi không tổn thương[1]. Nó phản ánh ảnh hưởng về mặt sinh lý của chỗ hẹp đối với dòng chảy mạch vành, qua đó đánh giá mức độ nặng của tổn thương, cũng như hiệu quả của can thiệp tái tưới máu[2].
Từ khi được giới thiệu năm 1996, FFR ngày càng trở thành một công cụ hữu dụng trợ giúp các bác sỹ tim mạch can thiệp. Nhiều tác giả trên thế giới đã chứng minh vai trò của FFR trong chẩn đoán và định hướng điều trị bệnh mạch vành. Tại Việt Nam, FFR bắt đầu được triển khai ứng dụng trong thực hành lâm sàng, nhưng cũng chưa có nhiều nghiên cứu về vấn đề này. Vì vậy chúng tôi tiến hành đề tài: “Nghiên cứu ứng dụng kỹ thuật đo áp lực trong lòng động mạch vành và dự trữ dòng chảy mạch vành bằng dây dẫn áp lực” với hai mục tiêu sau đây:
- Xây dựng quy trình kỹ thuật đo phân số dự trữ dòng chảy vành (FFR) ứng dụng trong chẩn đoán bệnh mạch vành và can thiệp tổn thương động mạch vành.
- Ứng dụng quy trình đo để đánh giá phân số dự trữ dòng chảy vành (FFR) ở các bệnh nhân có tổn thương động mạch vành.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Thiết kế nghiên cứu
Nghiên cứu thuần tập tiến cứu theo trình tự thời gian.
Đối tượng nghiên cứu:
Tất cả các bệnh nhân bệnh mạch vành được chụp động mạch vành từ tháng 1.2011 đến tháng 1.2013, có chỉ định đánh giá FFR để nhằm mục đích quyết định can thiệp ĐMV. Những chỉ định được áp dụng trong nghiên cứu này là:
- Bệnh nhân hẹp vừa động mạch vành (mức độ hẹp từ 40-70%, đo theo phương pháp QCA) trên hình ảnh chụp ĐMV. Ngoài ra:
- Bệnh nhân có hẹp nhiều nhánh động mạch vành mà không thể xác định được nhánh nào là thủ phạm theo các phương pháp thông thường.
- Bệnh nhân hẹp lan tỏa trên cùng một nhánh động mạch vành.
- Bệnh nhân có hẹp tại chỗ phân nhánh và cần quyết định có can thiệp vào nhánh bên không.
- Tiêu chuẩn loại trừ
- Bệnh nhân nhồi máu cơ tim cấp
- Bệnh nhân có phì đại thất trái
- Bệnh nhân có tình trạng nội khoa nặng như suy thận nặng, nhiễm khuẩn nặng, bệnh lý ác tính giai đoạn cuối,…
- Bệnh nhân có các chống chỉ định với adenosine như nhịp chậm kéo dài, blốc nhĩ thất chưa được đặt máy tạo nhịp, bệnh phổi tắc nghẽn mạn tính,…
- Bệnh nhân không đồng y tham gia khảo sát
- Số lượng bệnh nhân nghiên cứu > 100 bệnh nhân
Thời gian và địa điểm nghiên cứu
- Đối tượng nghiên cứu được khám và đánh giá tại Viện Tim mạch Quốc gia Việt Nam – Bệnh viện Bạch Mai.
- Tiến hành chụp động mạch vành và đo FFR tại đơn vị Tim mạch can thiệp, Viện Tim mạch Quốc gia Việt Nam.
KẾT QUẢ VÀ BÀN LUẬN
Xây dựng quy trình khảo sát dự trữ dòng chảy vành bằng FFR
Dựa trên kết quả nghiên cứu, với tỉ lệ thành công 100%, tỉ lệ biến chứng thấp, nhóm nghiên cứu đã đề ra quy trình khảo sát phân số dự trữ dòng chảy vành bằng FFR như sau:
Chỉ định đo FFR
- Bệnh nhân hẹp ĐMV mức độ vừa (hẹp từ 40-70% ĐMV, đo theo phương pháp QCA), tính cả những trường hợp tái hẹp trong stent cũ ĐMV.
- Bệnh nhân có hẹp nhiều nhánh động mạch vành mà không thể xác định được nhánh nào là thủ phạm theo các phương pháp thông thường.
- Bệnh nhân hẹp lan tỏa nhiều vị trí trên cùng một nhánh động mạch vành.
- Bệnh nhân có hẹp tại chỗ phân nhánh và cần quyết định có can thiệp vào nhánh bên không.
Phương tiện và dụng cụ
Thủ thuật được tiến hành tại đơn vị tim mạch can thiệp
- Chuẩn bị dụng cụ tương tự các ca can thiệp mạch vành thông thường.
- Dụng cụ đo FFR gồm dây dẫn chuyên dụng có gắn cảm biến áp lực ở đầu xa. Dây dẫn sử dụng là PressureWire của hãng Radi Medical
- Dây dẫn áp lực được nối với bộ phận nhận cảm và xử lý thông tin, là máy đo RadiAnalyzerX, cho phép hiển thị áp lực thực tế đo được trong lòng mạch vành khi đang chụp mạch vành
- Các thuốc dùng trong thủ thuật:
- Dung dịch adenosine pha với nước muối sinh lý: 01 ống adenosine 20mg pha trong vừa đủ 500 ml natriclorua 9%. Mỗi lần sử dụng lấy 1 mL dung dịch (tương đương 40 µg adenosine) pha vừa đủ thành 10 mL tiêm mạch vành.
- Dung dịch nitroglycerin
- Thuốc dùng trong cấp cứu tim mạch như: atropin, dobutamin, adrenalin,...
Quy trình đo FFR
- Kết nối máy đo FFR với hệ thống áp lực.
- Chụp ĐMV cho bệnh nhân qua đường động mạch đùi hoặc động mạch quay, sử dụng ống thông can thiệp các loại JL, JR, EBU cỡ 5F, 6F, 7F. Đưa ống thông can thiệp vào ĐMV.
- Kết nối dây dẫn áp lực với máy đo. Sau đó đưa dây dẫn áp lực qua ống thông can thiệp vào lòng ĐMV.
- Khi dây dẫn áp lực đi vào lòng mạch được 30 mm (đồng nghĩa với cảm biến áp lực ở sát đầu ống thông can thiệp), tiến hành cân bằng áp lực (equalize) để đảm bảo áp lực ở dây dẫn tương đương áp lực ở đầu ống thông can thiệp.
- Đưa dây dẫn áp lực qua tổn thương xuống đoạn xa ĐMV.
- Tiêm mạch vành 200µg nitroglycerine để gây giãn ĐMV ở thượng tâm mạc.
- Tiêm adenosine mạch vành để tạo tình trạng gắng sức huyết động. Liều adenosine sử dụng là 60µg với ĐMV trái, 40µg với ĐMV phải (tăng liều lên 80 µg với ĐMV trái nếu nghi ngờ chưa đạt giãn mạch tối đa).
- Đo FFR trong lúc giãn mạch tối đa.
- Sau đó, kéo dây dẫn áp lực về đầu ống thông can thiệp, đảm bảo FFR khi đó bằng 1,0 để loại bỏ các sai số.
- Can thiệp mạch vành nếu FFR < 0,8 và điều trị bảo tồn nếu FFR ≥ 0,8. Có thể can thiệp mạch vành sử dụng dây dẫn áp lực.
- Liều héparin sử dụng tương tự các ca can thiệp ĐMV thông thường.
- Theo dõi các biến chứng của quá trình đo FFR, gồm: khó thở, đau ngực, co thắt mạch vành, tách thành ĐMV, tụt áp, blốc nhĩ thất, ngưng xoang,…
- Theo dõi và xử trí biến chứng
- Nếu bệnh nhân có tụt áp: truyền thuốc vận mạch dobutamin 5µg/kg/phút
- Nếu bệnh nhân có nhịp chậm: tiêm atropin liều 0,5 mg – 1 mg. Nếu nhịp chậm không hồi phục, tiến hành đặt máy tạo nhịp tạm thời cho người bệnh
- Đo lại giá trị FFR sau khi can thiệp ĐMV
- Kết thúc thủ thuật
- Theo dõi bệnh nhân sau thủ thuật
Trong thời gian bệnh nhân còn nằm tại giường, y tá phải theo dõi bệnh nhân mỗi nửa giờ một lần, kiểm tra các thông số sau:
- Mạch, huyết áp và các dấu hiệu sinh tồn
- Vết chọc mạch (mạch quay, mạch đùi) nhằm phát hiện chảy máu hoặc sự hình thành khối máu tụ
Ngoài ra cần hướng dẫn bệnh nhân:
- Nằm tại giường trong 6 giờ đầu nếu. Giữ thẳng chân bên can thiệp trong 2 giờ đầu (nếu can thiệp qua đường mạch đùi)
- Ấn giữ vùng vết chọc khi ho hoặc hắt hơi
- Gọi ngay y tá khi phát hiện ra chảy máu tái phát
- Báo cho y tá nếu thấy đau nhiều vùng can thiệp
- Uống thêm nước để phòng tụt áp và bệnh thận do thuốc cản quang
KẾT QUẢ VÀ BÀN LUẬN
Từ tháng 1.2011 đến tháng 1.2013, chúng tôi đã tiến hành đo FFR cho 109 bệnh nhân có hẹp ĐMV. Kết quả đo FFR, tính an toàn và khả thi của thủ thuật
Kết quả đánh giá FFR của chúng tôi cho thấy, tỉ lệ tổn thương ảnh hưởng huyết động cần phải can thiệp tái tưới máu chỉ là 23,8%. Có đến 76,2% trường hợp tổn thương không ảnh hưởng đến tình trạng tưới máu mạch vành.
Tỉ lệ thành công của thủ thuật đạt 100%. Guide wire áp lực được chúng tôi sử dụng là PressureWire của hãng Radi Medical. Đây là một guide wire ngậm nước (hydrophilic), với kích thước hoàn toàn tương tự các dây dẫn thông thường, chính vì vậy không gây khó khăn cho bác sĩ can thiệp trong quá trình thao tác. Guide wire áp lực có thể đưa qua các tổn thương xoắn vặn cũng như qua các mắt stent (trong trường hợp đánh giá FFR của nhánh bên sau can thiệp nhánh chính).
Một trong những nguyên nhân gây biến chứng thường gặp khi can thiệp mạch vành là do thao tác với guide wire. Guide wire có thể gây thủng ĐMV, gây bóc tách ĐMV, hoặc gây co thắt ĐMV. Chúng tôi nhận thấy guide wire áp lực (Pressure Wire) tương đối dễ sử dụng. Kết quả nghiên cứu không ghi nhận một trường hợp nào thủng mạch vành hay bóc tách mạch vành do guide wire. Chỉ có hai ca co thắt ĐMV, nhưng đáp ứng tốt với thuốc giãn mạch (nitroglycerin).
Thủ thuật khảo sát FFR có tỉ lệ biến chứng thấp, phần lớn liên quan đến tác dụng phụ của adenosine. Tuy nhiên các biến chứng đều thoáng qua và tự hồi phục.
Kết quả nghiên cứu cho thấy, mặc dù là kỹ thuật mới, lần đầu được triển khai trong thực hành lâm sàng ở Việt Nam, nhưng khảo sát phân số dự trữ dòng chảy vành bằng dây dẫn áp lực có thể được tiến hành một cách an toàn, gần như không có biến chứng.
Mối tương quan giữa FFR và QCA
Nghiên cứu của chúng tôi cho thấy có mối liên quan giữa thăm dò giải phẫu (QCA và phim chụp mạch) với thăm dò chức năng (FFR). Tính theo QCA, đường kính và diện tích lòng mạch tối thiểu ở nhóm FFR<0,8 thấp hơn hẳn nhóm FFR≥0,8; trong khi phần trăm hẹp lòng mạch và chiều dài tổn thương ở nhóm FFR≥0,8 lại nhỏ hơn.
Kết quả này tương tự những nghiên cứu khác so sánh QCA với FFR. Theo Fisher và cộng sự, mức độ hẹp ĐMV ở nhóm FFR dương tính là 71%, lớn hơn đáng kể so với nhóm FFR âm tính là 58%, p=0,0001. Ngược lại, đường kính lòng mạch tối thiểu ở nhóm FFR dương tính lại bé hơn hẳn nhóm FFR âm tính (0,9 mm so với 1,3 mm, p=0,002) [3].
Nói chung, tổn thương giải phẫu mặc dù không phải lúc nào cũng tương ứng với chức năng tưới máu của ĐMV, nhưng giữa chúng luôn tồn tại mối tương quan tuyến tính. Kristensen và cộng sự nhận thấy kết quả chụp MSCT ĐMV, với các thông số như mức độ hẹp mạch máu, chiều dài tổn thương, thể tích mảng xơ vữa, cho phép tiên lượng tình trạng thiếu máu cơ tim [4]. Một nghiên cứu gần đây của Arnold chứng minh có thể dùng siêu âm tim gắng sức để xác định nhánh ĐMV bị hẹp trên phim chụp mạch cản quang, với độ nhạy 85%, độ đặc hiệu 76% [5].
Trong nghiên cứu của chúng tôi, FFR có tương quan tuyến tính với các thông số đo được trên QCA (đường kính lòng mạch tối thiểu, diện tích lòng mạch tối thiểu, % hẹp đường kính lòng mạch, % hẹp diện tích lòng mạch, chiều dài tổn thương). Tuy nhiên đây chỉ là mối tương quan mức độ trung bình (với giá trị |r| từ 0,43 đến 0,64). Nếu dựa đơn thuần vào mức độ hẹp lòng mạch, chỉ có 19% trường hợp ngoại suy được kết quả FFR (bảng 8).
Kết luận này tương tự nhiều tác giả khác trên thế giới. Theo Fisher, đường kính lòng mạch tối thiểu tương quan tỉ lệ thuận với FFR với r=0,42, mức độ hẹp lòng mạch tương quan tỉ lệ nghịch với FFR (r=-0,42)[3]. Theo Bon-Kwon Koo, hệ số tương quan giữa FFR và mức độ hẹp lòng mạch là r=-0,41 [6] . Theo Andy Yong, hệ số tương quan của các thông số trên QCA với FFR là từ 0,49 đến 0,52 [7]. Michalis Hamilos theo dõi 2500 trường hợp đánh giá FFR nhận thấy hệ số tương quan giữa FFR với mức độ hẹp đường kính lòng mạch là r=-0,53 [8]. Trong 31 nghiên cứu về FFR được Maria Christou thống kê, FFR và QCA cũng chỉ có tương quan từ ít đến trung bình [9].
Nhiều tác giả trước đây đã ghi nhận hạn chế của QCA. QCA vẫn dựa trên hình ảnh quan sát hai chiều của phim chụp mạch, trong khi mảng xơ vữa mạch vành là những tổn thương lệch tâm, bất đối xứng trong không gian ba chiều. Với tổn thương gập góc, tổn thương bị chồng hình, tổn thương tại chỗ phân nhánh, tính toán QCA có độ tin cậy không cao. Năm 1984, Carl White và cộng sự đã nhận xét: QCA có xu hướng đánh giá quá nhẹ tổn thương hẹp vừa, trong khi lại đánh giá quá nặng tổn thương hẹp nhiều ĐMV [10]. Hơn nữa, QCA lượng hóa mức độ tổn thương mạch vành dựa trên đoạn mạch tham chiếu – trên lý thuyết là đoạn mạch lành. Thực tế thì IVUS đã chứng minh ngay cả đoạn mạch được coi là “lành” đó cũng đã tổn thương lớp áo ngoài và áo giữa [11]. Kết quả đo FFR của chúng tôi một lần nữa chứng tỏ sự bất tương xứng giữa mức độ hẹp lòng ĐMV với khả năng cấp máu. Bởi tình trạng tưới máu cơ tim không chỉ phụ thuộc vào mức độ hẹp, mà còn vào hình thái, vị trí của tổn thương, cũng như hệ thống tuần hoàn bàng hệ.
Chúng tôi nhận thấy với ĐMV phải, tương quan giữa QCA và FFR chặt chẽ nhất, tiếp đó là động mạch mũ, tương quan lỏng nhất là động mạch liên thất trước. Phải chăng do ĐMV phải ít nhánh bên hơn? Trong khi động mạch liên thất trước có nhiều nhánh bên, tình trạng lệch tâm và gập góc của tổn thương đa dạng, khiến việc đo QCA bằng phần mềm máy tính khó chính xác. Thêm vào đó, hệ thống tuần hoàn bàng hệ của mạch vành bên trái nói chung phong phú hơn bên phải, dẫn đến hệ quả: đo QCA một đoạn mạch thường không phản ánh chính xác tình trạng huyết động học của toàn bộ hệ ĐMV.
Trong các thông số đo bằng QCA, chiều dài tổn thương có tương quan với FFR mạnh nhất (r=-0,64). So với các thông số khác, chiều dài tổn thương ít bị ảnh hưởng bởi việc lựa chọn đoạn mạch tham chiếu. Đặc biệt, khi đưa vào mô hình hồi quy tuyến tính đa biến, đây cũng là thông số duy nhất thực sự tạo ra sự khác biệt có ý nghĩa thống kê.
Chẩn đoán mô bệnh học, và gần đây là siêu âm trong lòng mạch (IVUS) đã chứng minh bản chất xơ vữa động mạch là tổn thương lan tỏa, rất hiếm mạch vành chỉ hẹp một vị trí duy nhất còn những đoạn khác hoàn toàn bình thường [11]. Trước đây, người ta vẫn cho rằng nếu mạch vành không có chỗ hẹp đáng kể (hẹp trên 50% trên phim chụp mạch), đồng nghĩa với không có cản trở tưới máu mô cơ tim, và không gây triệu chứng của bệnh tim thiếu máu cục bộ, do đó không cần can thiệp. Quan điểm hiện nay đã thay đổi, gánh nặng của mảng xơ vữa trên toàn bộ thành mạch đã được chứng minh có liên quan tới áp lực trong lòng mạch vành và các triệu chứng lâm sàng. Kết quả đo FFR của chúng tôi cho thấy mặc dù lòng mạch không hẹp nhiều nhưng nếu tổn thương dài thì cũng gây ảnh hưởng huyết động đáng kể.
Khi sử dụng đường cong ROC để đánh giá khả năng dự báo FFR của các thông số QCA, chúng tôi nhận thấy chiều dài tổn thương là yếu tố có giá trị cao nhất, với diện tích dưới đường cong là 0,90. Chiều dài tổn thương lớn hơn 15,8 mm cho phép kết luận tổn thương có gây ảnh hưởng huyết động (FFR<0,8) với độ nhạy 84%, độ đặc hiệu 72%. Mức độ hẹp ĐMV trên 70% cho phép kết luận FFR<0,8 với độ nhạy 79%, độ đặc hiệu 58%. Kết quả của chúng tôi tương tự những tác giả khác. Theo phân tích gộp của Maria Christou (gồm 31 nghiên cứu), dựa vào QCA để chẩn đoán FFR có độ nhạy 76%, độ đặc hiệu 54% [9].
Rõ ràng, mặc dù chỉ tương quan với FFR chỉ ở mức độ trung bình, giá trị dự báo của QCA cho thấy vẫn nên đo QCA sau khi chụp mạch vành. Không tốn nhiều thời gian, nhưng QCA bổ sung nhiều thông tin khách quan về tổn thương, đồng thời bước đầu dự đoán FFR và tình trạng thiếu máu cơ tim. Nhất là với ĐMV phải, tương quan giữa QCA và FFR khá chặt chẽ (|r| từ 0,68 đến 0,74).
Vai trò của FFR trong định hướng điều trị tổn thương động mạch vành
Hẹp vừa ĐMV được định nghĩa là hẹp từ 40-70% lòng mạch [11]. Các bác sỹ tim mạch thường mô tả tổn thương hẹp vừa ĐMV bằng những thuật ngữ khá “mơ hồ”, mang tính chủ quan như “hẹp nhẹ đến vừa lòng mạch”, “hẹp không gây cản trở dòng chảy”,… Từ trước tới nay, có nên can thiệp tổn thương hẹp vừa ĐMV hay không vẫn là điều khiến các thầy thuốc băn khoăn. Trong kỷ nguyên stent bọc thuốc, khi các ca can thiệp mạch vành có tỉ lệ thành công cao hơn, tỉ lệ biến chứng thấp hơn, ít gặp tái hẹp stent, nhiều người chủ trương can thiệp mọi tổn thương nghi ngờ gây ảnh hưởng huyết động. Tuy nhiên, đặt stent vẫn đi kèm những nguy cơ nhất định, nên nhiều quan điểm lại ưu tiên điều trị bảo tồn các tổn thương hẹp vừa [11].
Những công trình nghiên cứu của Pijls và De Bruyne đã chứng minh vai trò của FFR trong trường hợp hẹp vừa ĐMV. FFR có tương quan chặt chẽ với tình trạng thiếu máu cơ tim [12] , và có thể được dùng để tiên lượng biến cố tim mạch của người bệnh [13-15] . Ngưỡng chẩn đoán thiếu máu cơ tim được các tác giả thống nhất là FFR<0,8 [13, 16] . FFR<0,8 chứng tỏ tổn thương hẹp có ý nghĩa và cần tái tưới máu, trong khi FFR≥0,8 thì có thể điều trị bảo tồn mà không làm tăng nguy cơ tim mạch cho bệnh nhân.
Chúng tôi đánh giá 147 tổn thương hẹp vừa ĐMV của 109 bệnh nhân. Trong đó, 76,2% tổn thương không ảnh hưởng đến huyết động và chỉ cần điều trị nội khoa. Trong nghiên cứu FAME, với 620 tổn thương hẹp vừa ĐMV, tỉ lệ FFR≥0,8 cũng lên tới 65% [17] . Như vậy, kết quả của chúng tôi gần tương tự như kết quả của nghiên cứu FAME.
Trong thực tế lâm sàng, đánh giá bằng mắt thường mức độ tổn thương ĐMV trên phim chụp mạch cản quang vẫn là cơ sở để can thiệp tái tưới máu. Ở nhiều trung tâm tim mạch can thiệp, đây là biện pháp duy nhất sẵn có. Mặc dù đánh giá theo kết quả chụp ĐMV nhanh chóng và tương đối chính xác, nhất là với những thầy thuốc nhiều kinh nghiệm [3], nó vẫn có sai số và kết luận thu được không phải lúc nào cũng đồng nhất. Theo Fisher và cộng sự, các thầy thuốc thường chỉ thống nhất với nhau trong khoảng 70% trường hợp hẹp ĐMV, đặc biệt là nếu hẹp ĐMV mức độ vừa [3].
Trong một báo cáo gần đây, Michalis Hamilos thống kê 2500 trường hợp đánh giá FFR. Biểu đồ cho thấy rất nhiều tổn thương hẹp dưới 50% lại có FFR dưới ngưỡng 0,75 (đồng nghĩa với thiếu máu cơ tim), trong khi nhiều tổn thương hẹp trên 70% nhưng FFR>0,75 [8]. Sự phân bố kết quả rất không đồng nhất khiến việc đưa ra quyết định điều trị đối với từng người bệnh cụ thể là không hề đơn giản (hình 23).
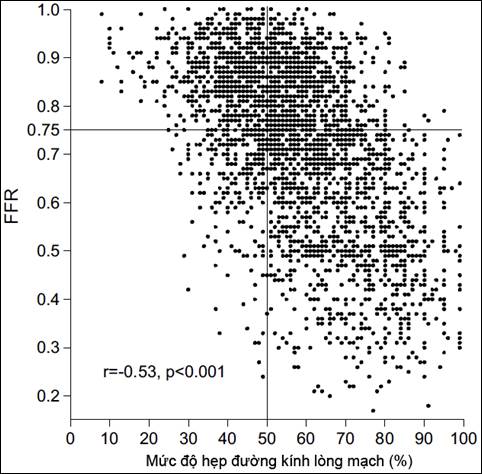
Biểu đồ 1. Kết quả nghiên cứu 2500 ca đo FFR của Michalis [8]
Theo nghiên cứu của chúng tôi, nếu chỉ dựa đơn thuần theo kết quả chụp ĐMV, thầy thuốc có xu hướng can thiệp trong 40% trường hợp tổn thương. Trong khi dựa theo FFR, tỉ lệ tái tưới máu chỉ là 23,8%. Như vậy khảo sát FFR đã giúp chúng tôi giảm 16,2% số ca đặt stent không cần thiết. Kết quả nghiên cứu FAME cho thấy, có thể giảm 30% số stent sau khi sử dụng FFR [18] .
Theo nghiên cứu FAME, FFR giúp giảm số lượng stent, tốn ít thuốc cản quang hơn, cũng như tiết kiệm chi phí cho người bệnh và hệ thống y tế [13] . Mặc dù bệnh nhân của chúng tôi phải trả thêm chi phí cho guide wire áp lực, nhưng tính chung, tổng số tiền dành cho các dụng cụ can thiệp như bóng, stent, cùng các thuốc điều trị nội khoa sau đó, lại giảm đi. Nghiên cứu vai trò của FFR trong phối hợp quyết định điều trị bệnh mạch vành, Wongprapaut và cộng sự cũng nhận thấy FFR làm giảm chi phí trung bình cho một bệnh nhân (2572 ± 934 USD, so với 3167 ± 1194 USD, p<0,001), đồng thời giảm cả tỉ lệ biến cố tim mạch lớn sau 30 tháng theo dõi (11% so với 41%, p<0,01) [19].
Khi điều trị bảo tồn những tổn thương lẽ ra có thể cần can thiệp (nếu chưa có FFR), câu hỏi đặt ra với thầy thuốc là: liệu điều đó có tăng nguy cơ cho bệnh nhân hay không. Nghiên cứu NUCLEAR cùng nhiều công trình khoa học đã chứng minh: nếu bệnh nhân thực sự có tình trạng thiếu máu cơ tim, trì hoãn tái tưới máu sẽ làm tăng biến cố tim mạch trong tương lai [20, 21] . Tuy nhiên, kết quả theo dõi 5 năm 315 bệnh nhân của nghiên cứu DEFER cho thấy, ở bệnh nhân hẹp vừa ĐMV nếu FFR≥0,75, điều trị nội khoa không làm tăng tỉ lệ NMCT và tử vong do tim mạch, so với tái tưới máu (p=0,21) [14] . Trong 2 năm đầu tiên, triệu chứng cơ năng ở nhóm điều trị nội khoa tương tự nhóm can thiệp. Nhưng sau đó triệu chứng cơ năng của nhóm điều trị bảo tồn có xu hướng tốt hơn, thể hiện bằng tỉ lệ hết đau ngực tăng lên, p=0,021 (hình 21). Nghiên cứu DEFER cho phép kết luận, với tổn thương hẹp ĐMV không gây ảnh hưởng huyết động (FFR âm tính), can thiệp tái tưới máu không ưu việt hơn điều trị bảo tồn, xét trên phương diện cải thiện triệu chứng cũng như dự phòng các biến cố tim mạch lớn cho người bệnh [14] .
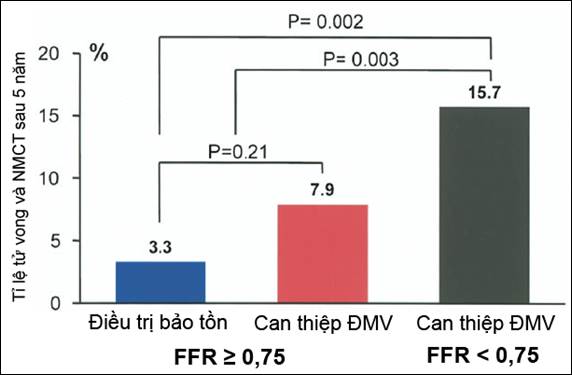
Biểu đồ 2. Tỉ lệ tử vong và NMCT sau 5 năm (nghiên cứu DEFER)
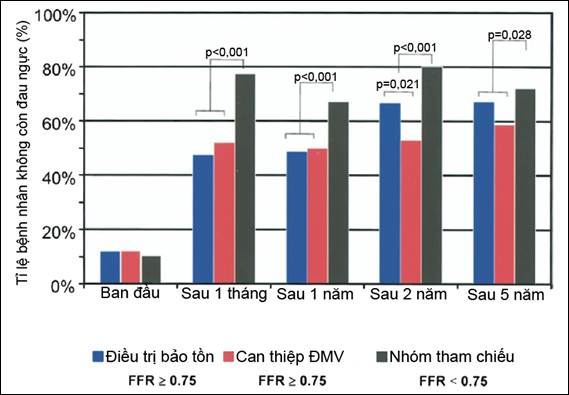
Biểu đồ 2. Tỉ lệ bệnh nhân không còn đau ngực (nghiên cứu DEFER)
Với thời gian theo dõi kéo dài 6 tháng cho tất cả các bệnh nhân, chúng tôi chưa ghi nhận trường hợp tử vong nào, cả ở nhóm can thiệp ĐMV lẫn điều trị bảo tồn. Tỉ lệ NMCT chỉ là 1,8% (2 trường hợp). Tỉ lệ cần tái thông ĐMV chỉ là 4.6%.
Bảng 1. Tỉ lệ biến cố tim mạch trong thời gian theo dõi
| Biến cố tim mạch chính | FAME 1 | FAME 2 | Chúng tôi |
Tử vong do nguyên nhân tim mạch | 1,8% | 2,6% | 0% |
Nhồi máu cơ tim | 5,7% | 6,1% | 1,8% |
Cần tái thông mạch đích | 6,5% | 10,4% | 4,6% |
Cho đến nay, nghiên cứu FAME vẫn là nghiên cứu lớn nhất theo dõi bệnh nhân được can thiệp hay điều trị bảo tồn dựa trên khảo sát FFR [18] . Tỉ lệ các biến cố tim mạch trong nghiên cứu của chúng tôi thấp hơn đáng kể so với nghiên cứu FAME. Điều này có thể giải thích là do thời gian theo dõi của chúng tôi mới chỉ là 6 tháng, trong khi số liệu của nghiên cứu FAME là 1 năm (FAME 1) và 2 năm (FAME 2) [18] .
Tỉ lệ biến cố tim mạch (tử vong, NMCT, phải nhập viện vì đau ngực, phải chụp lại ĐMV, phải tái thông mạch đích) của nhóm bệnh nhân nghiên cứu cho thấy chỉ định tiến hành can thiệp ĐMV hay điều trị nội khoa dựa trên kết quả đo phân số dự trữ dòng chảy vành có giá trị lâm sàng, và áp dụng cho những trường hợp tổn thương mạch vành mà thầy thuốc chưa thể đưa ra quyết định điều trị dựa trên phim chụp mạch vành cản quang.
Ý KIẾN ĐỀ XUẤT
Từ các kết luận thu được, chúng tôi xin mạnh dạn đề xuất ý kiến sau:
Khảo sát phân số dự trữ dòng chảy vành bằng dây dẫn áp lực là một kỹ thuật có giá trị thực tiễn và tính khả thi cao, đem lại lợi ích thiết thực cho người bệnh. Tại những trung tâm tim mạch có điều kiện, nên tiến hành kỹ thuật này để đánh giá chính xác tổn thương ĐMV, nhất là trong trường hợp hẹp ĐMV mức độ vừa; qua đó giúp thầy thuốc lựa chọn hướng điều trị tốt nhất cho người bệnh.