Mục đích:
Rối loạn nhịp thất là thường gặp và nguy hiểm trên những bệnh nhân suy tim được cấy máy tạo nhịp tái đồng bộ tim. Chúng tôi cố gắng tìm giải pháp từ các trường hợp lâm sàng thực tế của chúng tôi.
Phương pháp và kết quả:
Chúng tôi nêu 3 trường hợp lâm sàng có rối loạn nhịp thất trong 42 bệnh nhân được cấy máy tạo nhịp tái đồng bộ tại Viện tim mạch quốc gia Việt nam thời gian từ 1/2008 đến 3/2011. Từng trường hợp lâm sàng cụ thể sẽ được bàn luận và phân tích dựa trên các chứng cứ lâm sàng từ các nghiên cứu mà chúng ta có được đến nay.
Kết luận:
Tìm các giải pháp để hạn chế và ngăn ngừa các rối loạn nhịp này là cần thiết để cải thiện tiên lượng cho bệnh nhân.
Ventricular Arrhythmia in Patients with Biventricular Pacing.
Pham Nhu Hung, Ta Tien Phuoc - Vietnam National Heart Institute.
ABSTRACT
Object: Ventricular arrhythmia is common in patients with biventricular pacing. We investigated it from case to case in our patients with biventricular pacing.
Method and Results: We show 3 cases with ventricular arrhythmia in 42 patients with cardiac resynchronization therapy from 1/2008 to 3/2011 in Vietnam National Heart Institute. From each case of them, we can dicuss and analyse on evidence base.
Conclusion: Try to find the solution to prevent ventricular arrhythmia is necessary for improving outcome of patients with biventricular pacing.
ĐẶT VẤN ĐỀ.
Trong những năm gần đây, việc điều trị suy tim bằng máy tạo nhịp tái đồng bộ tim cho thấy có nhiều hiệu quả trong điều trị suy tim và số lượng bệnh nhân cấy máy tạo nhịp tái đồng bộ tim ngày càng tăng. Các nghiên cứu cho thấy ngoài chuyện máy tạo nhịp tái đồng bộ tim làm cải thiện triệu chứng và kéo dài cuộc sống cho bệnh nhân suy tim [1-15], một số nghiên cứu còn cho thấy máy tạo nhịp tái đồng bộ tim làm giảm tỷ lệ rối loạn nhịp ở bệnh nhân suy tim [12,16-19]. Tuy nhiên, do tất cả các bệnh nhân đặt máy tạo nhịp tái đồng bộ tim đều có tình trạng suy tim nên rối loạn nhịp xuất hiện ở những bệnh nhân này là điều không hiếm gặp [20-21]. Làm thế nào để giảm và tránh tình trạng rối loạn nhịp thất nguy hiểm gây tử vong cho bệnh nhân? Chúng tôi nêu một số trường hợp lâm sàng và bàn luận về các trường hợp lâm sàng này ở những bệnh nhân thực tế được đặt máy tạo nhịp tái đồng bộ tim tại Viện Tim mạch quốc gia Việt nam.
CA LÂM SÀNG SỐ 1
Bệnh nhân nam 60 tuổi, được chẩn đoán bệnh cơ tim giãn 8 năm. Tình trạng trước khi cấy máy tạo nhịp tái đồng bộ, bệnh nhân trong tình trạng lâm sàng nặng. Bệnh nhân đã nằm điều trị liên tục tại Khoa tim mạch Bệnh viện Thanh Nhàn- Hà nội và Viện Tim mạch quốc gia Việt nam trong thời gian 3 tháng trời, bệnh nhân trong tình trạng suy tim nặng với độ NYHA IV, bệnh nhân không có khả năng đi bộ và gần như sinh hoạt xung quanh giường bệnh. Siêu âm tim được làm tại Viện Tim mạch quốc gia Việt nam với đường kính cuối tâm thu thất trái (Dd) là 92 mm và phân số tống máu thất trái (EF) là 27%, diện tích dòng hở hai lá là 16,89 cm2. Điện tâm đồ là nhịp xoang, trục trái, blốc nhánh trái với QRS = 186 ms. Bệnh nhân được điều trị bằng các thuốc Dobutamine truyền tĩnh mạch 3 ðg/kg/phút, Digoxin tiêm tĩnh mạch 0,25 mg/ngày, Renitec 5 mg/ngày uống, Furosemide 80 mg/ngày tiêm tĩnh mạch, Verospirone 50 mg/ngày uống. Bệnh nhân trong tình trạng phụ thuộc Dobutamine vì bỏ Dobutamine, bệnh nhân có tính trạng tụt huyết áp và gan to ra. Bệnh nhân đã được chỉ định và được cấy máy tạo nhịp tái đồng bộ tim vào 18/4/2008 tại Viện Tim mạch quốc gia Việt nam. Máy được cấy là máy tạo nhịp CRT-P loại Insync II của hãng Medtronic. Tình trạng lâm sàng sau khi cấy máy tạo nhịp tái đồng bộ tim, bệnh nhân có sự cải thiện rõ triệu chứng lâm sàng. Bệnh nhân có thể đi bộ quanh bệnh viện, đã có thể bỏ được Dobutamine mà không có tình trạng tụt huyết áp và gan không to. Siêu âm tim ngay sau cấy máy vẫn không có tình trạng cải thiện Dd và EF, nhưng diện tích dòng hở hai lá đã nhỏ lại rõ ràng với diện tích được đo là 6,32 cm2. Bệnh nhân đã được xuất viện 1 tuần sau khi cấy máy.
Bệnh nhân được sử dụng các thuốc khi xuất viện là Dilatrend 6,25 mg/ngày uống, Renitec 5mg/ngày uống, Furosemide 40 mg/ngày uống, Verospirone 50 mg/ngày uống. Bệnh nhân được tái khám lại vào tháng thứ 1 và tháng thứ 2 trong tình trạng lâm sàng cải thiện rõ với độ NYHA II, bệnh nhân đã có thể leo lên gác 5 của nhà mình. Siêu âm tim làm lại vào tháng thứ 1 sau cấy máy Dd = 89 cm, EF 32 %. Siêu âm tim làm lại tháng thứ 2 sau cấy Dd = 85 cm, EF 31%. Vào tháng thứ 3, bệnh nhân bị đột tử tại nhà.
Bàn luận
Rõ ràng ta thấy trường hợp lâm sàng này bệnh nhân đã cải thiện rõ triệu chứng nhưng máy tạo nhịp tái đồng bộ đã không làm ngăn ngừa đột tử cho bệnh nhân. Khi bệnh nhân đã có cải thiện về lâm sàng từ độ NYHA IV thành độ NYHA II, vô hình chung chúng ta đã làm tăng nguy cơ đột tử ở những bệnh nhân này. Nghiên cứu MERIT-HF [22] cho thấy với bệnh nhân suy tim tỷ lệ đột tử của bệnh nhân NYHA II cao gần gấp 2 lần 64% so với 33% ở nhóm bệnh nhân NYHA IV. Thử nghiệm SCD-HeFT [23] cũng cho thấy bệnh nhân suy tim có độ NYHA II có nhiều nguy cơ đột tử hơn do vậy phải cần máy chống rung tự động (ICD) hơn những bệnh nhân có độ NYHA IV. Điều này cho thấy việc dùng máy ba buồng có kém theo máy chống rung tự động (CRT-D) là chỉ định cho những bệnh nhân này. Theo các Hướng dẫn của các hiệp hội Mỹ và Châu âu [24,25] cũng khuyến cáo sử dụng máy tạo nhịp ba buồng có kèm máy phá rung tự động cho những bệnh nhân này. Trên thực hành lâm sàng tại Mỹ và Châu âu, khi cấy máy tạo nhịp tái đồng bộ cho bệnh nhân suy tim theo chỉ định, gần như tất cả bệnh nhân đều được sử dụng máy CRT-D. Tuy nhiên, do giá thành của máy CRT-D cao gấp 3 lần giá thành của máy CRT-P làm ảnh hưởng đến chỉ định sử dụng theo đúng chỉ định tại Việt nam. Trên thực tế lâm sàng, số bệnh nhân được cấy CRT-D chiếm chưa đến 1/3 số bệnh nhân được cấy máy tạo nhịp tái đồng bộ của chúng tôi [26].
CA LÂM SÀNG SỐ 2
Bệnh nhân nam 56 tuổi, được chẩn đoán bệnh cơ tim giãn 6 năm, vào viện vì khó thở NYHA III. Siêu âm tim Dd = 65 cm, EF = 26%. Điện tâm đồ có nhịp xoang và blốc nhánh trái với QRS = 162 ms, có ngoại tâm thu thất. Bệnh nhân được đeo holter thấy có những đoạn tim nhanh thất không bền bỉ. Bệnh nhân được khuyến cáo cấy máy CRT-D, tuy nhiên do điều kiện kinh tế của bệnh nhân bệnh nhân đã được cấy máy CRT-P loại Stratos LV của hãng Biotronik vào ngày 10/8/2009. Bệnh nhân được xuất viện sau khi cấy máy 1 tuần. Thuốc được sử dụng khi bệnh nhân ra viện là Betaloc 50 mg/ ngày uống, Zestril 5 mg/ngày uống, Furosemide 40 mg/ngày uống, Verospirone 25 mg/ngày uống, Amiodarone 200 mg/ngày uống.
Bệnh nhân được hẹn tái khám vào tháng thứ 1, thứ 2, thứ 3 và tháng thứ 6 sau khi cấy máy. Tình trạng lâm sàng của bệnh nhân sau 6 tháng cải thiện với độ NYHA II. Siêu âm tim vào tháng thứ 6, Dd = 60 cm và EF = 42 %. Bệnh nhân được đeo holter cho thấy không có cơn tim nhanh thất không bền bỉ, còn một số ngoại tâm thu thất thưa.
Bàn luận
Trên bệnh nhân này, việc chỉ định đúng cho bệnh nhân là máy CRT-D. ở nhóm bệnh nhân có tim nhanh thất không bền bỉ, các nghiên cứu lâm sàng AVID, CASH, CIDS [27-29] đều cho thấy việc sử dụng máy chống rung tự động có lợi điểm hơn hẳn so với nhóm bệnh nhân dùng thuốc chống loạn nhịp. Một phân tích gộp cả ba thử nghiệm này cho thấy máy chống rung tự động đã làm giảm 27% tử vong toàn bộ khi so với nhóm bệnh nhân dùng amiodarone và giảm 50% tử vong do rối loạn nhịp khi so với nhóm amiodarone [30]. Như vậy hiển nhiên, chỉ định CRT-D là đúng ở nhóm bệnh nhân này. Tuy nhiên, vấn đề kinh phí đã làm hạn chế chỉ định dùng loại máy này.
Việc dùng Amiodarone trên những bệnh nhân này cũng cho thấy có hiểu quả trong việc ngăn ngừa tử vong do rối loạn nhịp. Nghiên cứu EMIAT đã cho thấy amiodarone làm giảm 35% tỷ lệ tử vong do rối loạn nhịp [31]. Tương tự là kết quả của nghiên cứu CAMIAT đã làm giảm tỷ lệ tử vong do rối loạn nhịp lên đến 48% [32]. Dù cả hai nghiên cứu kể trên đều không làm giảm tỷ lệ tử vong toàn bộ [31-32]. Như vậy, việc dùng amiodarone đã làm cho bệnh nhân vượt qua được rối loạn nhịp đe dọa tính mạng cho bệnh nhân.
Bệnh nhân đến tháng thứ 6, phân số tống máu thất trái (EF) đã cải thiện lên đến 42%. ở đây, xảy ra một điều thú vị khi chúng ta nhìn sâu lại vào trong các thử nghiệm lâm sàng. Phân tích gộp của các thử nghiệm AVID, CASH, CIDS cũng chứng minh một kết quả là ở những bệnh nhân có phân số tống máu thất trái >35% thì máy chống rung tự động và amiodarone không có sự khác biệt trong việc ngăn ngừa tử vong toàn bộ [30]. Như vậy, khi chức năng tim ở bệnh nhân này vượt trên 35% nhờ máy tạo nhịp tái đồng bộ tim thì ta đã đảo ngược được tình trạng rối loạn nhịp ở bệnh nhân này. Kết quả này cũng được chứng minh trên một số các nghiên cứu lâm sàng [16-19]. Như vậy, việc dùng máy CRT-P cho những bệnh nhân thuộc nhóm này không phải là không có chỉ định và lợi ích. Dù rằng, chúng ta cũng phải chấp nhận một nguy cơ nhất định như đã xảy ra tại ca lâm sàng số 1.
CA LÂM SÀNG SỐ 3
Bệnh nhân nam 34 tuổi, được chẩn đoán bệnh cơ tim giãn 4 năm, vào viện vì khó thở NYHA III. Siêu âm tim Dd 68 cm và EF 23 %. Điện tâm đồ là nhịp xoang, blốc nhánh trái với QRS 152 ms. Holter điện tâm đồ ghi lại được tim nhanh thất không bền bỉ và ngoại tâm thu thất dày. Bệnh nhân đã được cấy máy CRT-D loại Insync MAXIMO của hãng Medtronic vào 28/10/2009. Bệnh nhân được xuất viện sau 1 tuần. Thuốc sử dụng sau khi xuất viện là Dilatrend 6,25 mg/ngày uống, Diovan 80 mg/ngày uống, Furosemide 40 mg/ngày.
Bệnh nhân được tái khám vào tháng thứ 1 có tính trạng lâm sàng cải thiện rõ với độ NYHA II. Trong tháng thứ 2 bệnh nhân đã phải nhập viện vì có 2 lần bệnh nhân bị đánh sốc. Trên theo dõi của máy tạo nhịp cho thấy bệnh nhân bị nhiều đoạn cơn tim nhanh thất bền bỉ được phục hồi về nhịp xoang bằng chương trình ATP của máy tạo nhịp và có đoạn rung thất và máy đã phải đánh sốc chuyển nhịp xoang. Bệnh nhân được cho thêm Amiodarone 200 mg/ngày uống trong đơn thuốc khi ra viện.
Bệnh nhân không phải nhập viện đến tháng thứ 6 sau cấy máy. Khi khám lại vào tháng thứ 6, bệnh nhân có cải thiện với độ NYHA I. Siêu âm tim Dd = 55 cm và EF = 48%. Trên máy chương trình ghi lại bệnh nhân vẫn còn rất nhiều đoạn tim nhanh thất. Bệnh nhân sau 2 tuần khi kiểm tra lại vào tháng thứ 6, đã phải nhập viện trở lại vì có nhiều nhát đánh sốc liên tục. Máy chương trình cho thấy có nhiều tim nhanh thất. Hình ảnh điện tâm đồ cho thấy rối loạn nhịp thất từ đường ra thất phải (hình 1). Bệnh nhân đã được tiến hành thăm dò điện sinh lý và triệt bỏ tim nhanh thất (hình 2).
Sau gần 1 năm theo dõi, bệnh nhân không có cơn đánh sốc nào, bệnh nhân không phải nhập viện và thuốc phải sử dụng hiện nay của bệnh nhân là Dilatrend 6,25 mg/ngày uống và Diovan 80 mg/ngày uống.
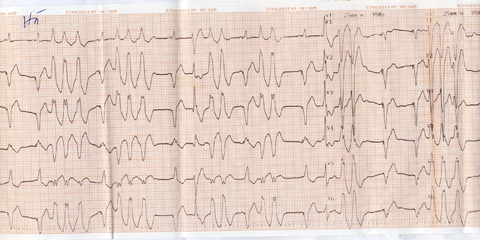
Hình 1. Hình ảnh điện tâm đồ có tim nhanh thất không bền bỉ với ổ ngoại vị từ đường ra thất phải ở ca lâm sàng số 3. ở những phức bộ nhịp xoang, chúng ta thấy được có spike của tạo nhịp 2 buồng thất đứng trước.
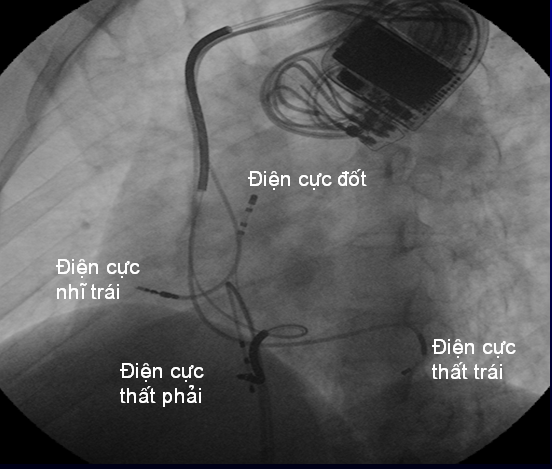
Hình 2. Hình ảnh triệt bỏ ổ loạn nhịp bằng sóng radio qua đường ống thông ở ca lâm sàng số 3.
Bàn luận
Máy tạo nhịp tái đồng bộ đi kèm với máy chống rung tự động (CRT-D) đã cứu bệnh nhân này. Tuy nhiên, với nhiều nhát sốc điện đã làm cho bệnh nhân lo âu nhiều, thậm trí là khá sợ hãi với nhát sốc của máy. Sự lo lắng và trầm cảm ở bệnh nhân đặt máy chống rung tự động cũng được ghi nhận trên các báo cáo lâm sàng [33]. Việc triệt bỏ bằng sóng radio qua đường ống thông cho thấy là phương pháp điều trị hiệu quả làm triệt bỏ những rối loạn nhịp và giảm sốc điện cho bệnh nhân cũng được ghi nhận trên nhiều các nghiên cứu lâm sàng [34-35].
KẾT LUẬN
Rối loạn nhịp thất là khá thường gặp và nguy hiểm ở bệnh nhân sau cấy máy tạo nhịp tái đồng bộ tim. Tìm các giải pháp để hạn chế và ngăn ngừa các rối loạn nhịp này là cần thiết để cải thiện tiên lượng cho bệnh nhân.