TÓM TẮT
Cơ sở nghiên cứu: Số lượng thủ thuật bít thông liên nhĩ bằng dụng cụ qua da không ngừng tăng lên trong những năm gần đây. Tại Việt Nam chưa có nhiều báo cáo về phương pháp điều trị đóng thông liên nhĩ lỗ thứ phát bằng dụng cụ qua thông tim can thiệp.
Mục tiêu:Xác định hiệu quả ngắn hạn và trung hạn của phương pháp điều trị bệnh thông liên nhĩ lỗ thứ phát bằng dụng cụ qua thông tim can thiệp ở người Việt Nam.
Phương pháp:Nghiên cứu mô tả, theo dõi dọc. Những bệnh nhân được chẩn đoán thông liên nhĩ lỗ thứ phát được bít lỗ thông bằng dụng cụ qua thông tim can thiệp tại bệnh viện Đại học Y Dược TPHCM và bệnh viện Nhi đồng 1 TPHCM từ tháng 6 năm 2011 đến tháng 6 năm 2013. Thời gian theo dõi 12 tháng.
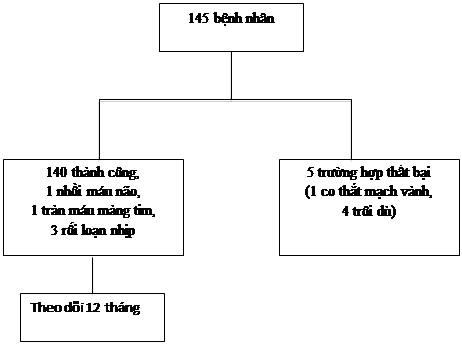
Kết quả:Có 145 bệnh nhân được bít lỗ thông bằng dụng cụ qua thông tim can thiệp trong thời gian nghiên cứu. Trong đó 39 bệnh nhân là nam giới (27%), tuổi trung bình 28 ± 19 (nhỏ nhất 5 tuổi, lớn nhất 71 tuổi). Thủ thuật thành công ở 140 bệnh nhân (96,5%). Có 5 trường hợp thất bại (3,5%). Có 1 trường hợp tràn máu màng ngoài tim, 1 trường hợp nhồi máu não. Có 4 trường hợp bị trôi dù. Không bệnh nhân nào tử vong trong quá trình theo dõi.
Kết luận:Đóng thông liên nhĩ lỗ thứ phát bằng dụng cụ qua thông tim can thiệp là phương pháp điều trị khả thi, an toàn và hiệu quả.
Từ khóa: Thông liên nhĩ, can thiệp qua da, bệnh tim bẩm sinh.
ABSTRACT
TRANSCATHETER DEVICE CLOSURE OF SECUNDUM ATRIAL SEPTAL DEFECTS
Background: The incidence of percutaneous closure of secundum atrial septal defects (ASD) is constantly increasing. In this study, we present the immediate and mid-term results from this intervention of University Medical Center at Ho Chi Minh City and Children Hospital No 1 at Ho Chi Minh City.
Objectives: To evaluate the immediate and mid-term results from transcathter device closure of secundum atrial septal defects procedure at University Medical Center Ho Chi Minh City and Children Hospital No 1 Ho Chi Minh City.
Methods: This is descriptive clinical trial. All patients that underwent transcathter device closure of secundum atrial septal defects
Results: From June 2011 to June 2013, there are 145 patients underwent percutaneous closure of ASD using Amplatzer closure devices. Thirty nine were male (27%), the mean age was 28 ± 19 years. The procedure was successful in 140 of the above patients (96%); underwent secundum ASD closure. There was one patient with pericardial effusion, one patient with acute ischemic stroke, three patients with transient complete heart block and four patients with dislodged Amplatzer ASD occluder. No death during follow-up was recorded.
Conclusions: This study shows that using Amplatzer closure devices for secundum atrial septal defects is safe and effective, with sustained results over a maximum follow-up period of one year.
Keywords: Atrial Septal Defects, Percutaneous Closure, Congenital Heart Disease.
ĐẶT VẤN ĐỀ
Thông liên nhĩ, nếu được điều trị sớm, sửa chữa được hoàn toàn khuyết tật sẽ được xem như chữa khỏi hoàn toàn bệnh. Phương pháp cơ bản và cổ điển để điều trị bệnh thông liên nhĩ là phẫu thuật. Phẫu thuật có thể sữa chữa tòan bộ khuyết tật này. Phẫu thuật điều trị bệnh thông liên nhĩ đã hình thành vào những năm 1950, bắt đầu bằng phẫu thuật tim kín và ngày nay thì phẫu thuật tim mở cho phép thực hiện những cuộc giải phẫu điều trị triệt để bệnh thông liên nhĩ, ngay cả những thể bệnh phức tạp ở những bé chỉ một vài tháng tuổi [1].
Thời gian gần đây, với tiến bộ của khoa học kỹ thuật nên có nhiều phương tiện giúp chẩn đóan chính xác bệnh tim bẩm sinh và từ đó cũng có nhiều dụng cụ hơn để điều trị bệnh tim bẩm sinh mà không cần phải phẫu thuật mở ngực. Những biện pháp điều trị ngày càng ít xâm lấn hơn như phẫu thuật nội soi và đặc biệt là phương pháp điều trị can thiệp nội mạch - qua da. Trên thế giới đã có nhiều công trình nghiên cứu chứng minh hiệu quả của can thiệp bệnh tim bẩm sinh bằng ống thông qua da [2-5].
Vào tháng 1 năm 2001, cơ quan Thuốc và Thực phẩm của Hoa Kỳ đã chấp thuận cho việc dùng dụng cụ Amplatzer Septal Occluder để bít lỗ thông liên nhĩ lỗ thứ phát [6].
Tại Việt Nam, phẫu thuật là điều trị cơ bản và chủ yếu của bệnh tim bẩm sinh nói chung và bệnh thông liên nhĩ nói riêng [7]. Bệnh viện Chợ Rẫy khởi đầu mỗ đóng lỗ thông liên nhĩ bằng phẫu thuật tim với phương pháp hạ thể nhiệt và ngay sau đó thì phẫu thuật tim mở đã được triển khai vào những năm đầu của thập kỷ 1990. Hiện nay, cũng đã có thêm những trung tâm khác có thể phẫu thuật tim mở để có thể sửa chữa hoàn toàn loại dị tật tim bẩm sinh này. Tỷ lệ tử vong của phẫu thuật bệnh thông liên nhĩ ở Việt Nam khá thấp. Tại Viện Tim Thành Phố Hồ Chí Minh là 0,7% và chủ yếu tập trung vào các trường hợp có kèm các tình trạng khác như suy dinh dưỡng nặng, nhược cơ [8].
Năm 2001, Viện Tim Mạch Quốc Gia Việt Nam đã bắt đầu thủ thuật đóng lỗ thông liên nhĩ bằng dù Amplatzer và đã có báo cáo kết quả vào năm 2005 [9]. Trong nghiên cứu này, tỷ lệ thành công của thủ thuật là 95,5%, có 2 trường hợp thuyên tắc khí, có 1 trường hợp bị block nhĩ-thất độ III.
Vào năm 2006, tác giả Trương Tú Trạch đã thực hiện nghiên cứu “Thủ thuật bít lỗ thông liên nhĩ bằng dụng cụ Amplatzer” tại bệnh viện Chợ Rẫy [10]. Trong nghiên cứu này, tỷ lệ thành công của thủ thuật là 100%, trong đó lỗ thông được bít hòan tòan ngay sau thủ thuật là 77% và sau 3 tháng là 98,65%. Chỉ có 1 trường hợp (1,35%) là còn luồng thông tồn lưu 3-4 mm. Biến chứng nặng là 1 trường hợp (1,35%) bị đột quị được nghĩ là do huyết khối mới thành lập sau khi rung nhĩ xuất hiện sau thủ thuật. Đây là nghiên cứu chỉ thực hiện ở bệnh nhân tim bẩm sinh đã trưởng thành.
Hội tim mạch học Việt Nam cũng đã có khuyến cáo về điều trị can thiệp bệnh thông liên nhĩ: Đóng thông liên nhĩ bằng can thiệp hay phẫu thuật khi thông liên nhĩ dẫn đến lớn nhĩ phải hay thất phải dù có hay không có triệu chứng cơ năng: chỉ định nhóm I [11].
Tại Việt Nam, số lượng nghiên cứu về phương pháp điều trị bít thông liên nhĩ lỗ thứ phát bằng can thiệp nội mạch không nhiều chủ yếu là nghiên cứu thực hiện tại một trung tâm, chưa có nghiên cứu thực hiện tại nhiều trung tâm. Do đó, chúng tôi thực hiện “nghiên cứu hiệu quả của phương pháp bít thông liên nhĩ lỗ thứ phát bằng can thiệp nội mạch” nhằm góp phần vào việc đánh giá hiệu quả của phương pháp điều trị này ở người Việt Nam.
Mục tiêu nghiên cứu
- Xác định hiệu quả ngắn hạn và trung hạn của phương pháp điều trị bệnh thông liên nhĩ lỗ thứ phát bằng dụng cụ qua thông tim can thiệp ở người Việt Nam.
- Xác định tính an toàn của phương pháp điều trị bệnh thông liên nhĩ lỗ thứ phát bằng dụng cụ qua thông tim can thiệp ở người Việt Nam.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu
Đây là nghiên cứu mô tả được tiến hành trên bệnh nhân được đóng lỗ thông liên nhĩ lỗ thứ phát bằng dụng cụ qua thông tim can thiệp tại bệnh viện Đại học Y Dược TPHCM và bệnh viện Nhi đồng 1 TPHCM thời gian từ tháng 6 năm 2011 đến tháng 6 năm 2013.
Tiêu chuẩn chọn bệnh:
- Thông liên nhĩ lổ thứ phát
- Có triệu chứng cơ năng
- Không có triệu chứng cơ năng nhưng lại có dày/giãn thất phải hoặc nhĩ phải, tăng áp lực động mạch phổi (đo trên siêu âm tim).
- Không có triệu chứng nhưng lại có Qp/Qs ≥ 1,5
Tiêu chuẩn lọai trừ:
- Đường kính lỗ thông > 38 mm
- Các rìa lổ thông < 5mm, ngọai trừ rìa động mạch chủ
- Tăng áp động mạch phổi nặng, nghi ngờ có đảo shunt (khảo sát trên siêu âm tim).
- Nhiều lỗ thông liên nhĩ
- Lỗ thông liên nhĩ trong các trường hợp cuộc sống bệnh nhân phụ thuộc vào lổ thông liên nhĩ.
Thủ thuật can thiệp:
Bít thông liên nhĩ bằng dù Amplatzer:
- Chọc tĩnh mạch đùi
- Đưa catether MP từ nhĩ phải qua nhĩ trái và lên tĩnh mạch phổi.
- Đưa guidewire Amplatzer lên tĩnh mạch phổi.
- Lướt bóng theo guidewire và bơm bóng để đo kích thước lỗ thông.
- Đưa bộ thả dù vào trong lòng nhĩ trái.
- Đưa dù vào trong lòng nhĩ trái và thực hiện động tác thả dù
- Kiểm tra siêu âm tim về vị trí dù, luồng thông còn tồn lưu
- Tháo dù khi đã chắc chắn dù bám tốt
Thành công: dù bít được lỗ thông liên nhĩ + dù ở đúng vị trí, bám đều vào các rìa + không còn luồng thông tồn lưu hoặc còn luồng thông tồn lưu với kích thước < 3 mm (khảo sát bằng siêu âm tim).
Thất bại: không bung dù được hoặc rơi dù hoặc dù đóng không đúng vị trí hoặc bám không đều vào các rìa hoặc còn luồng thông tồn lưu > 3mm (trên siêu âm tim)
Aspirin 81-100 mg uống mỗi ngày trong 6 tháng. Trong tháng đầu tiên sau thủ thuật bệnh nhân không được gắng sức nặng.
Theo dõi: Bệnh nhân được siêu âm qua thành ngực 24 giờ sau thủ thuật, 1 tháng, 3 tháng, 6 tháng và 12 tháng sau thủ thuật.
Phân tích thống kê
Các số liệu được trình bày dưới dạng trung bình ± độ lệch chuẩn. Các biến số sẽ được thu thập và sử lý theo phần mềm SPSS 17. Trung bình và độ lệch chuẩn được tính cho các biến số định lượng. Tỷ lệ được tính cho các biến số định tính.
KẾT QUẢ
Bảng 2. Đặc điểm dân số nghiên cứu
Đặc điểm | n=145 |
Tuổi, trung bình ± độ lệch chuẩn | 28±19 tuổi |
Giới nam, % | 27% (39) |
Cân nặng, kg | 37±18 |
Chiều cao, cm | 139±25 |
Phân suất tống máu thất trái,% | 68±7 |
Dãn thất phải | 50(35%) |
Áp lực động mạch phổi trung bình, mmHgHg | 41±14 |
Kích thước lỗ thông qua siêu âm tim, mm | 16,5±5,0mm |
Kích thước lỗ thông qua thông tim, mm | 20,8±5.5 mm |
Đường vào tĩnh mạch đùi (P) | 98% |
Thời gian thủ thuật (phút) | 49±20 |
Thành công | 140 (96%) |
Biến chứng | 9 (6,2%) |
Tử vong | 0 |
Có 145 bệnh nhân thông liên nhĩ lỗ thứ phát được bít lỗ thông bằng dụng cụ qua da. Trong đó 39 bệnh nhân là nam giới (27%), tuổi trung bình 28 ± 19 tuổi. Đường kính lỗ thông liên nhĩ trung bình là 20,8±5.5 mm. Thủ thuật thành công ở 140 bệnh nhân (96,5%). Có 5 trường hợp thất bại (3,5%). Có 1 trường hợp tràn máu màng ngoài tim, 1 trường hợp nhồi máu não, 3 trường hợp rối loạn nhịp, 4 trường hợp bị trôi dù, 24 trường hợp còn shunt tồn lưu 1-3 mm ngay sau thủ thuật. Không bệnh nhân nào tử vong trong quá trình nằm viện. Thời gian thủ thuật trung bình 49±20 phút.
Sau 12 tháng theo dõi, có 110 bệnh nhân được theo dõi bằng siêu âm tim qua thành ngực, dù nằm đúng vị trí, không trường hợp nào còn luồng thông tồn lưu. Không trường hợp nào tử vong trong quá trình theo dõi.
Kết quả của thủ thuật |
| Tỷ lệ |
Tử vong | 0 |
Thành công | 96,5% |
Thất bại | 3,5% |
Biến chứng nặng | 6,2% |
Thông tồn lưu | 0% |
Các biến chứng nặng | Số trường hợp |
Tràn máu màng tim | 1 |
Nhồi máu não | 1 |
Trôi dù | 4 |
Block nhĩ thất độ III | 3 |
Tổng | 9 (6,2%) |
BÀN LUẬN
Về khả năng đóng luồng thông
Kết quả ngay sau thủ thuật của chúng tôi cho thấy: ngay sau thủ thuật tất cả bệnh nhân được kiểm tra bằng siêu âm tim, kết quả trường hợp bít hoàn toàn ở 116 bệnh nhân (82,9%), 24 trường hợp luồng thông 1-3 mm (17,1%).
Kết quả tức thì trong nghiên cứu của chúng tôi tương tự như kết quả nghiên cứu của tác giả Trương Tú Trạch [10] với tỷ lệ bít hoàn toàn luồng thông là 77%. Trong nghiên cứu của tác giả Uros Mazíc và cộng sự [12], bít hoàn toàn chiếm 68%, đối với nghiên cứu của Chan KC và cộng sự: tỷ lệ bít hoàn toàn ngay sau thủ thuật là 20,4% đa số còn luồng thông ở phần trung tâm [13].
Sau 24 giờ tất cả bệnh nhân được kiểm tra lại qua siêu âm thành ngực để ghi nhận bít hoàn toàn lỗ thông ở 130/140 bệnh nhân (chiếm 92,9%), còn 10 bệnh nhân (chiếm 7,1%) vẫn còn luồng thông nhỏ < 3 mm. Kết quả tỷ lệ bít hoàn toàn sau 24 giờ của chúng tôi tương đương với kết quả nghiên cứu của Trương Tú Trạch 90,54% [10], của KC Chan và cộng sự 84,9% [13].
Sau 3 tháng kiểm tra lại, kết quả bít hoàn toàn lỗ TLN là 138/140 trường hợp chiếm 98,6%, chỉ còn 2 trường hợp luồng thông nhỏ còn tồn lưu <3mm, chiếm 1.4%. Kết quả này tương đương với các nghiên cứu Uros và cộng sự [12] với tỉ lệ bít hoàn toàn 95% , và của Chan và cộng sự 98,9% [13]. Sau 6 tháng kiểm tra, không trường hợp nào còn luồng thông.
Trong nghiên cứu của chúng tôi, luồng thông tồn lưu ngay sau thủ thuật là luồng thông nằm ở trung tâm của dụng cụ, không ghi nhận trường hợp nào có luồng thông ở rìa dụng cụ. Đó là do việc chọn dụng cụ của chúng tôi lớn hơn so với kích thước lỗ thông liên nhĩ đo bằng bóng trước khi bít lỗ thông. Việc chọn dù có kích thước lớn sẽ giúp giảm luồng thông tồn lưu ở rìa lỗ thông liên nhĩ nhưng cũng làm thời gian nội mạc hoá kéo dài hơn.
| Bít hoàn toàn | Luồng thông tồn lưu |
Ngay sau thủ thuật | 82,9% (116/140) | 17,1% (24/140) |
Sau 24 giờ thủ thuật | 92,9% (130/140) | 7,11% (10/140) |
Sau 1 tháng thủ thuật | 97,8% (137/140) | 2,2% (3/140) |
Sau 3 tháng thủ thuật | 98,6% (138/140) | 1,4% (2/140 |
Sau 6 tháng thủ thuật | 100% (128/128) | 0% |
Sau 12 tháng thủ thuật | 100% (110/110) | 0% |
Về thay đổi áp lực động phổi
Áp lực động mạch phổi tâm thu trung bình trước thủ thuật là 41±14 mmHg, nhỏ nhất là 15 mmHg, lớn nhất là 90 mmHg. Như vậy áp lực động mạch phổi tâm thu trung bình trước thủ thuật tăng nhẹ.
Có 103 trường hợp trong tổng số 140 đối tượng được ghi nhận áp lực động mạch phổi tâm thu trước và sau 24 giờ thủ thuật, áp lực động mạch phổi trung bình sau 24 giờ thủ thuật là 28,5 ± 8,8 mmHg, sự giảm áp lực sau thủ thuật có ý nghĩa thống kê với P <0,001.
Trong nghiên cứu của Trương Tú Trạch [10] cũng thấy áp lực động mạch phổi giảm rõ tại thời điểm 24 giờ sau thủ thuật, mức giảm có ý nghĩa thống kê với p<0,001. Theo kết quả nghiên cứu của Addolorata Carcangni, Patrizia Presbitero [14] áp lực động mạch phổi giảm trong 6 tháng đầu sau khi làm thủ thuật nhưng sau đó sự giảm áp lực không có ý nghĩa thống kê (28,1 ± 10,2 so với 25,3 ± 8,2 mmHg, p = 0,065).
Như vậy, sau bít lỗ thông liên nhĩ, áp lực động mạch phổi giảm rõ rệt.
Về biến chứng
Có 9 trường hợp bị biến chứng trong và ngay sau thủ thuật (chiếm tỷ lệ 6%). Trong đó có 1 trường hợp bị tràn máu màng ngoài tim phải chọc tháo dịch màng tim (chiếm 0,7%). Trong nghiên cứu của Massimo và cộng sự [3] với 417 trường hợp bít thông liên nhĩ thì có 2 trường hợp bị tràn máu màng ngoài tim (0,5%), và của Spies và cộng sự [15] có 1 trường hợp tràn máu màng tim trong tổng số 170 bệnh nhân (chiếm 0,6%).
Trong nghiên cứu của chúng tôi có 1 trường hợp bị nhồi máu não ngay sau thủ thuật (chiếm tỷ lệ 0,7%). Theo nghiên cứu của Chan và cộng sự [13], có 1/100 trường hợp bị cơn thoáng thiếu máu não chiếm tỉ lệ 1%. Còn trong nghiên cứu Spies và cộng sự [15], có 1/170 bệnh nhân bị cơn thoáng thiếu máu não chiếm tỉ lệ 0,6%. Nguyên nhân huyết khối gây nhồi máu não không rõ, trường hợp này được dung Heparin và Aspirin đầy đủ. Một số trung tâm đã áp dụng việc sử dụng thuốc kháng tiểu cầu 1 ngày trước thủ thuật để giảm thiểu nguy cơ này [3]
Có 3 trường hợp bị block nhĩ thất độ 3 thoáng qua khi thả dụng cụ, những trường hợp này đều hồi phục hoàn toàn ngay sau đó, chiếm tỷ lệ 2,1%. Những bệnh nhân này vẫn được đóng thông liên nhĩ thành công bằng dụng cụ. Trong các nghiên cứu khác, tỉ lệ block nhĩ thất hoàn toàn dao động từ 0,2-1% [3, 13, 16].
Có 4 trường hợp bị trôi dù, trong đó 3 trường hợp thu dù lại thành công, còn 1 trường hợp phải phẫu thuật lấy dù đó trường hợp dù bị lệch vào nhĩ trái, trường hợp này phải phẫu thuật mở lấy dù và đóng thông liên nhĩ cùng lúc. Kết quả này cũng giống nghiên cứu của Chessa và cộng sự [3], biến chứng thường gặp nhất là biến chứng thuyên tắc do dụng cụ hoặc dù bị lệch. Nguyên nhân là do rìa tĩnh mạch chủ dưới nằm hơi thiếu, thường là rìa tĩnh mạch chủ dưới.
Về những trường hợp thất bại
Trong nghiên cứu này, có 5 trường hợp thất bại (chiếm tỉ lệ 3,5%). Trong đó có 4 trường hợp dù không thể bám gây trôi dù. Còn lại 1 trường hợp bị đau thắt ngực nặng do co thắt mạch vành khi đưa dù vào lỗ thông liên nhĩ, chưa tháo dụng cụ ra khỏi dù. Chúng tôi đã tiến hành thu dù lại và chuyển phẫu thuật tim để đóng lỗ thông liên nhĩ sau đó.
Hạn chế của nghiên cứu
Nghiên cứu của chúng tôi là nghiên cứu đa trung tâm đầu tiên về phương pháp điều trị này tại Việt Nam. Tuy nhiên, đây là nghiên cứu mô tả, cỡ mẫu chưa nhiều, thời gian theo dõi chưa đủ lâu để đánh giá các biến chứng muộn của thủ thuật.
KẾT LUẬN
Phương pháp đóng thông liên nhĩ bằng dụng cụ qua thông tim can thiệp là phương pháp điều trị hiệu quả với tỉ lệ thành công cao (96,5%) và tỉ lệ biến chứng thấp (3,5%).