So sánh một số đặc điểm điện sinh lý học về tính chất dẫn truyền của đường dẫn truyền phụ với đường dẫn truyền chính thống
ThS. Viên Hoàng Long, TS. Phạm Quốc Khánh, TS. Nguyễn Ngọc Quang, ThS. Phạm Trần Linh, TS. Phan Đình Phong, ThS. Lê Võ Kiên.
Viện Tim mạch Việt Nam
OBJECTIVE: Accessory pathway (AP) which cause atrioventricular reentry tachycardia (AVRT) is one of the most common arrhythmias. The objective of this study was to compare and find the differences of conduction between accessorry pathway and atriventricular node. (AVN)
METHODS: A descriptive review of AVRT patients who underwent electrophysiological evaluation for accessory pathway and atriventricular node was performed.
RESULTS:. The median age was 43 ± 14,49 years (18-69). The antergrade and retrograde functional refractory period of AP were 246,00 ± 29,63 ms and 243,44 ± 29,36 ms. These AVN’s period were 308,48 ± 61,95 ms and 356,80 ± 47,32 ms. The antergrade and retrograde Wenckebach via AP were 260,42 ± 17,56 ms and 270,83 ± 35,62 ms. The AVN’s antergrade and retrograde Wenckebach were 344,85 ± 52,09 ms and 386,92 ± 39,69 ms. In wenckebach period, conduction via AP followed Mobitz II while the conduction via AVN followed Mobitz I’s rule.
CONCLUSION: AP got better conduction function than AVN. While pacing in Wenckebach period, conduction via AP follow Mobitz II and via AVN followed Mobitz I. The AVN got decremental properties.
Mục tiêu: Nghiên cứu tiến hành khảo sát đánh giá và tìm hiểu một số điểm khác biệt về tính chất dẫn truyền giữa đường dẫn truyền phụ và đường dẫn truyền chính thống.
Phương pháp nghiên cứu: Nghiên cứu mô tả trên các bệnh nhân được tiến hành thăm dò điện sinh lý đánh giá về đường dẫn truyền phụ và đường dẫn truyền chính thống.
Kết quả: Nghiên cứu bao gồm 43 bệnh nhân với độ tuổi trung bình là: 43 ± 14,49. Thời kì trơ hiệu quả chiều xuôi và chiều ngược qua đường dẫn truyền phụ là: 246,00 ± 29,63 ms và 243,44 ± 29,36 ms. Đối với đường dẫn truyền chính thống các thời kì này lần lượt là 308,48 ± 61,95 ms và 356,80 ± 47,32 ms. Điểm Wenckebach chiều xuôi và ngược lần lượt là: 260,42 ± 17,56 ms and 270,83 ± 35,62 ms với đường dẫn truyền phụ và 344,85 ± 52,09 ms and 386,92 ± 39,69 ms với đường dẫn truyền chính thống. Khi xuất hiện Wenckebach, dẫn truyền qua đường phụ tuân theo quy luật Mobitz II, dẫn truyền qua đường chính thống theo quy luật Mobitz I.
Kết luận: Đường dẫn truyền phụ có khả năng dẫn truyền tốt hơn đường dẫn truyền chính thống do có thời kì trơ ngắn hơn, điểm Wenckebach thấp hơn. Dẫn truyền qua đường phụ tuân theo quy luật Mobitz II khi xuất hiện Wenckebach trong khi đo dẫn truyền qua đường chính thống tuân theo Mobitz I. Đường dẫn truyền chính thống có đáp ứng chậm dần khi tiến hành kích thích sớm dần
I. Đặt vấn đề
Hội chứng WPW là một trong những rối loạn nhịp được nghiên cứu tỉ mỉ đầu tiên trên thế giới. Từ năm 1947, bản chất của hội chứng WPW đã được giải thích thông qua việc tìm hiểu về giải phẫu loại bỏ một phần hoặc toàn bộ đường dẫn truyền chính thống. Trên thế giới đã có những nghiên cứu khá sâu về điện sinh lý và ứng dụng dòng điện có tần số radio để điều trị triệt bỏ đường dẫn truyền phụ [1] [2] [3] [4]. Tuy nhiên tại Việt Nam chưa có nghiên cứu nào thăm dò kĩ lưỡng các thông số điện sinh lý học về đường dẫn truyền phụ, liệu đặc điểm dẫn truyền điện sinh lý qua đường phụ có khác khi xung động dẫn truyền qua đường chính thống từ nút xoang xuống nút nhĩ thất đến bó His rồi xuống mạng lưới Purkinjie không. Vì vậy chúng tôi tiến hành nghiên cứu đề tài với mục đích: So sánh một số đặc điểm điện sinh lý học về tính chất dẫn truyền của đường dẫn truyền phụ với đường dẫn truyền chính thống.
II, Đối tượng và phương pháp nghiên cứu
1. Đối tượng nghiên cứu: 43 bệnh nhân có điện tâm đồ hình ảnh hội chứng WPW điển hình hoặc có cơn tim nhanh trên thất nhập viện và được thăm dò điện sinh lý xác định cơ chế gây cơn tim nhanh do vòng vào lại nhĩ thất và những bệnh nhân này đường dẫn truyền phụ được khẳng định bằng triệt đốt thành công bằng RF.
2. Tiêu chuẩn lựa chọn: Các bệnh nhân có điện tâm đồ WPW điển hình hoặc vào viện với cơn nhịp nhanh kịch phát trên thất được thăm dò điện sinh lý học và xác định cơ chế cơn tim nhanh do vòng vào lại nhĩ thất. Chức năng và cấu trúc tim bình thường (được xác định trên siêu âm tim qua thành ngực). Không dùng các thuốc chống rối loạn nhịp hoặc đã dừng các thuốc chống rối loạn nhịp trong thời gian > 5 lần thời gian bán hủy của thuốc.
3. Tiêu chuẩn loại trừ: Suy tim do mọi nguyên nhân (chức năng tâm thu thất trái dưới ngưỡng bình thường). Tiền sử hoặc khi thăm dò điện sinh lý có các rối loạn nhịp tim khác. Đang dùng các thuốc kiểm soát rối loạn nhịp hoặc thời gian dừng thuốc < 5 lần thời gian bán huỷ của thuốc. Có bất thường về cấu trúc tim.
4. Địa điểm và thời gian tiến hành nghiên cứu: Nghiên cứu được tiến hành tại phòng cath-lab viện Tim Mạch quốc gia Việt Nam – Bệnh viện Bạch Mai từ 12/2013 đến 9/2014.
5. Các bước tiến hành nghiên cứu
Khám lâm sàng: Khám lâm sàng, ghi điện tâm đồ 12 chuyển đạo, siêu âm Doppler tim, lấy mẫu máu làm xét nghiệm sinh hoá máu, tổng phân tích tế bào máu ngoại vi, đông máu cơ bản. Thăm dò điện sinh lý học tim. Tiến hành lập bản đồ và triệt đốt đường phụ . Đo khoảng dẫn truyền trong tim, thời kì trơ chức năng cơ nhĩ, cơ thất, nút nhĩ thất, đường dẫn truyền phụ, dẫn truyền qua nút nhĩ thất và qua đường dẫn truyền phụ.
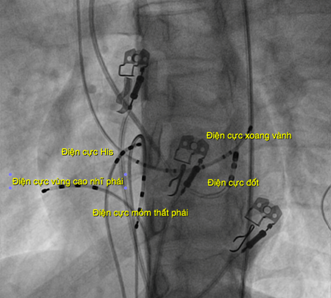
Hình 1: Các điện cực trong buồng tim, nghiêng trái 30
6. Xử lý số liệu: Các số liệu được thu thập theo mẫu bệnh án nghiên cứu và xử lý số liệu bằng phần mềm SPSS 20.0 for MAC OS.
III. Kết quả và bàn luận
1. Nhận xét chung: 43 bệnh nhân bao gồm 21 nam và 22 nữ, tuổi cao nhất là 69 tuổi , tuổi thấp nhất là 18 tuổi, trung bình 43 ± 14,49 tuổi. Các thăm khám lâm sàng, xét nghiệm sinh hóa máu, huyết học và các thông số siêu âm tim đều trong giới hạn bình thường.
2. Thăm dò thời kỳ trơ chức năng của đường dẫn truyền chính thống và đường dẫn truyền phụ.
Bảng 1: Thời kì trơ chức năng theo chiều xuôi (nhĩ – thất) và chiều ngược (thất – nhĩ)
| Đường dẫn truyền chính thống | Đường dẫn truyền phụ | p |
Thời kì trơ chức năng chiều xuôi (ms) | 308,48 ± 61,95
(n=43) | 246,00 ± 29,63
(n = 24) | <0,001 |
Thời kì trơ chức năng chiều ngược (ms) | 356,80 ± 47,32
(n=40)* | 243,44 ± 29,36
(n = 43) | <0,001 |
*: Có 3 bệnh nhân trong nghiên cứu đường dẫn truyền chính thống không có khả năng dẫn truyền ngược từ thất lên nhĩKhi thăm dò thời kỳ trơ của đường dẫn truyền phụ và nút nhĩ thất bằng kích thích sớm dần với S1S1: 450 ms, S1S2: 400 ms và giảm dần S1S2 10 ms mỗi lần kích thích. Ở bảng 1 cho thấy thời gian trơ của của đường dẫn truyền phụ cả chiều xuôi và chiều ngược đều thấp hơn thời gian trơ của đường dẫn truyền chính thống có ý nghĩa thống kê rõ rệt với P< 0,001.Thời gian trơ của tổ chức càng ngắn thì thời gian dẫn truyền xung động điện qua tổ chức đó càng cao. Điều này giải thích tại sao ở những bệnh nhân có đường dẫn truyền phụ điển hình khi xuất hiện rung nhĩ thì rất nguy hiểm bởi số lượng xung động từ nhĩ dẫn truyền xuống thất có thể đạt tốc độ trên 300 xung động từ nhĩ xuống thất làm cho thất co bóp với tần số rất cao gây rối loạn huyết động nhanh chóng giống như bệnh cảnh lâm sàng của những bệnh nhân bị cuồng thất hoặc rung thất, Những bệnh nhân này nếu không được cấp cứu kịp thời sẽ nhanh chóng chuyển sang rung thất và tử vong.
3. Điểm Wenckebach
Qua thăm dò dẫn truyền qua đường phụ và đường dẫn truyền chính thống theo chiều xuôi và theo chiều ngược chúng tôi có đánh giá điểm Wenckebach (bảng 2). Ở người bình thường các xung động từ nút xoang dẫn qua nút nhĩ thất
Đánh giá về dẫn truyền nhĩ-thất và dẫn truyền thất-nhĩ , trong bảng 2 chúng tôi có nhận xét là với đường dẫn truyền bình thường khi kích thích nhĩ với tần số 140 - 150 ck/ph gây blốc nhĩ thất , còn ở đường dẫn truyền phụ khi kích thích nhĩ gây blốc nhĩ-thất thường ở tần số trên 170 - 180 ck/ph. Với dẫn truyền thất-nhĩ của đường phụ cũng tốt hơn so với đường dẫn truyền bình thường. Đường dẫn truyền bình thường thường bị blốc thất-nhĩ khi kích thích thất ở tần số > 120 ck/ph, còn ở đường phụ thường bị blốc thất-nhĩ khi kích thích thất ở tần số > 130-140 ck/ph.
+ Đánh giá dẫn truyền qua đường dẫn truyền phụ trong bảng 2, chúng tôi có nhận xét dẫn truyền xuôi từ nhĩ xuống thất qua đường dẫn truyền phụ trung bình ở chiều dài chu kỳ kích thích 260 ± 17ms, có nghĩa là có thể dẫn truyền qua đường phụ theo chiều xuôi với tần số 230 -240ck/ph. Dẫn truyền xung động qua đường phụ theo chiều ngược cũng có thể dẫn truyền với tần số kích thích rất cao, chiều dài trung bình chu kỳ kích thích 260,4 ± 17,6ms, có nghĩa dẫn truyền tương đương với tần số kích thích 230 ck/ph. Dẫn truyền qua đường dẫn truyền phụ rất tốt , điều này cực kỳ nguy hiểm nếu bệnh nhân có những rối loạn nhịp nhĩ mà tần số phát xung của nhĩ rất nhanh như cuồng nhĩ, rung nhĩ .. và có thể dẫn truyền xuống thất với tần số 230 -240 ck/ph. Điều này làm cho tâm thất co bóp với tần số rất nhanh và dễ dẫn đến rung thất và ngừng tim. Do đó ở những bệnh nhân này phải tìm cách làm giản khả năng dẫn truyền qua đường phụ bằng các thuốc chống rối loạn nhịp tim hoặc bằng cách triệt bỏ đường dẫn truyền phụ bằng năng lượng tần số radio qua catheter.
Trong nghiên cứu có 3 bệnh nhân đường dẫn truyền chính thống không có khả năng dẫn truyền ngược, điều này cũng được một số tác giả đề cập đến trước đây.
Bảng 2: Điểm xuất hiện block.
| WPW
(n = 24) | Đường phụ ẩn
(n = 19) | Dân truyền chính thống
(n = 43) | p |
Điểm xuất hiện block qua đường dẫn truyền phụ chiều xuôi (ms) | 260,42 ± 17,56 | | 344,85 ± 52,09
(n = 43) | <0,01 |
Điểm xuất hiện block qua đường dẫn truyền phụ chiều ngược (ms) | 270,83 ± 35,62 | 281,11 ± 32,18 | 386,92 ± 39,69
(n = 40)* | <0,01 |
*: Một số bệnh nhân nút nhĩ thất không có dẫn truyền ngược
Đường dẫn truyền phụ có điểm Wenckebach thấp hơn và thời gian trơ chức năng ngắn hơn so với đường dẫn truyền chính thống, khác biệt có ý nghĩa thống kê với p <0,001) điều này thể hiện khả năng dẫn truyền tốt hơn của đường dẫn truyền phụ và phù hợp với các nghiên cứu trước đây của các tác giả trong nước và quốc tế (2), [5],[6].
Trong nghiên cứu có 3 bệnh nhân đường dẫn truyền chính thống không có khả năng dẫn truyền ngược, điều này cũng được một số tác giả đề cập đến trước đây.
4. Kiểu dẫn truyền
Khi kích thích tim, đường dẫn truyền phụ xuất hiện block sẽ tuân theo quy luật Mobitz 2. Khi kích thích với tần số kích thích tăng dần thì thời gian khoảng S-V (từ xung kích thích đến thất thay đổi rất ít) đến khi xuất hiện bloc nhĩ thất cấp II kiểu Mobitz II.
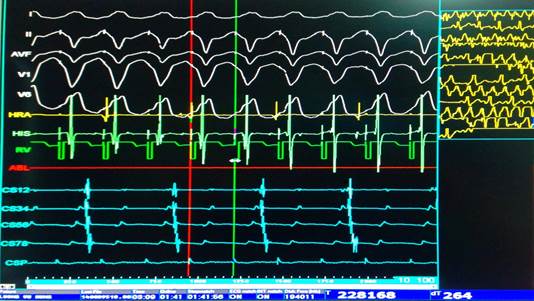
Hình 2: Điểm xuất hiện block qua đường dẫn truyền phụ kiểu Mobitz 2 khi kích thích tim với chu kì 260 ms. BN Lương Vũ D. 35T- WPW
Khi kích thích tim, đường dẫn truyền chính thống xuất hiện bloc theo quy luật Wenckebach, Khi kích thích với tần số kích thích tăng dần thì thời gian khoảng S-V (từ xung kích thích đến thất kéo dài dần ra) đến khi xuất hiện bloc nhĩ thất cấp II kiểu Wenckebach.
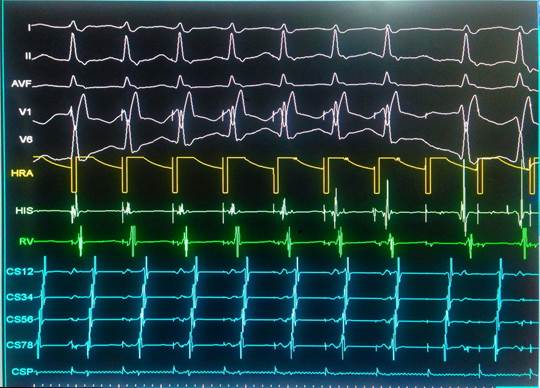
Hình 3: Điểm xuất hiện bloc theo kiểu Wenckebach của đường dẫn truyền chính thống .
BN Lương Vũ D. 35T
6. Đáp ứng khi kích thích tim sớm dần theo chương trình
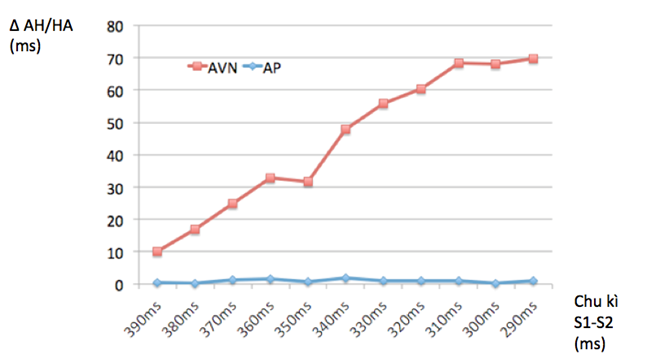
Biểu đồ 1: Sự thay đổi khoảng cách dẫn truyền khi kích thích thất và nhĩ sớm dần với các khoảng ghép giảm dần 10 ms so với kích thích ban đầu S1S2: 400ms.
Bảng 3: Khoảng S-V/S-A thay đổi khi kích thích nhĩ/thất theo chương trình giảm dần khoảng ghép S1S2 10ms
| Đường dẫn truyền phụ | Hệ thống nút nhĩ thất | P |
Thay đổi khi kích thích sớm dần 10 ms (ms) | 0,84 ± 0,98 | 4,86 ± 1,87 | < 0,05 |
Khoảng S-V/S-A này đối với đường dẫn truyền phụ gần như không thay đổi, ngược lại đối với đường dẫn truyền chính thống, khoảng cách S-V/S-A luôn dài dần ra so với khoảng cách trước đó. Sự thay đổi này của đường dẫn truyền phụ và đường dẫn truyền chính thống duy trì cho đến khi trơ. Kết quả nghiên cứu của chúng tôi cũng phù hợp với nhận xét của một số tác giả nước ngoài.[7]. [8] [9]. [10]. Hệ thống dẫn truyền chính thống (bao gồm nút nhĩ thất – His – Purkinjie) dẫn truyền theo xu hướng dài dần ra rồi trơ không đáp ứng với kích thích nữa (kiểu Decremental) Điều này được giải thích bời hệ thống dẫn truyền là các tế bào cơ tim biệt hoá, chủ yếu được khử cực thông qua các kênh ion Canxi chậm, còn đường dẫn truyền phụ bản chất là các mô cơ, được khử cực thông qua các kênh Natri nhanh
IV. Kết luận
- Đường dẫn truyền phụ có khả năng dẫn truyền tốt hơn so với đường dẫn truyền chính thống với chu kì kích thích tim xuất hiện Wenckebach và thời kì trơ hiệu quả ngắn hơn.
- Khi kích thích thất/ nhĩ sớm dần theo chương trình: đường dẫn truyền phụ có kiểu dẫn truyền với khoảng S-V gần như không thay đổi, trong khi đó ở hệ thống dẫn truyền chính thống thì kiểu dẫn truyền với khoảng S-V dài dần ra cho đến khi trơ (Decremental).
- Khi kích thích thất-nhĩ hoặc nhĩ-thất với tần số tăng dần, khi xuất hiện bloc, đường dẫn truyền phụ dẫn truyền theo kiểu Mobitz 2, trong khi đó đường dẫn truyền chính thống dẫn truyền theo kiểu Wenckebach.